Opflakkeringen van eczeem kunnen voor volwassenen een frustrerende en ongemakkelijke ervaring zijn. Begrijpen hoe u deze opflakkeringen kunt identificeren en voorkomen, is essentieel voor het effectief beheersen van de aandoening. In dit artikel zullen we de veel voorkomende triggers, symptomen en preventieve maatregelen voor opflakkeringen van eczeem onderzoeken.
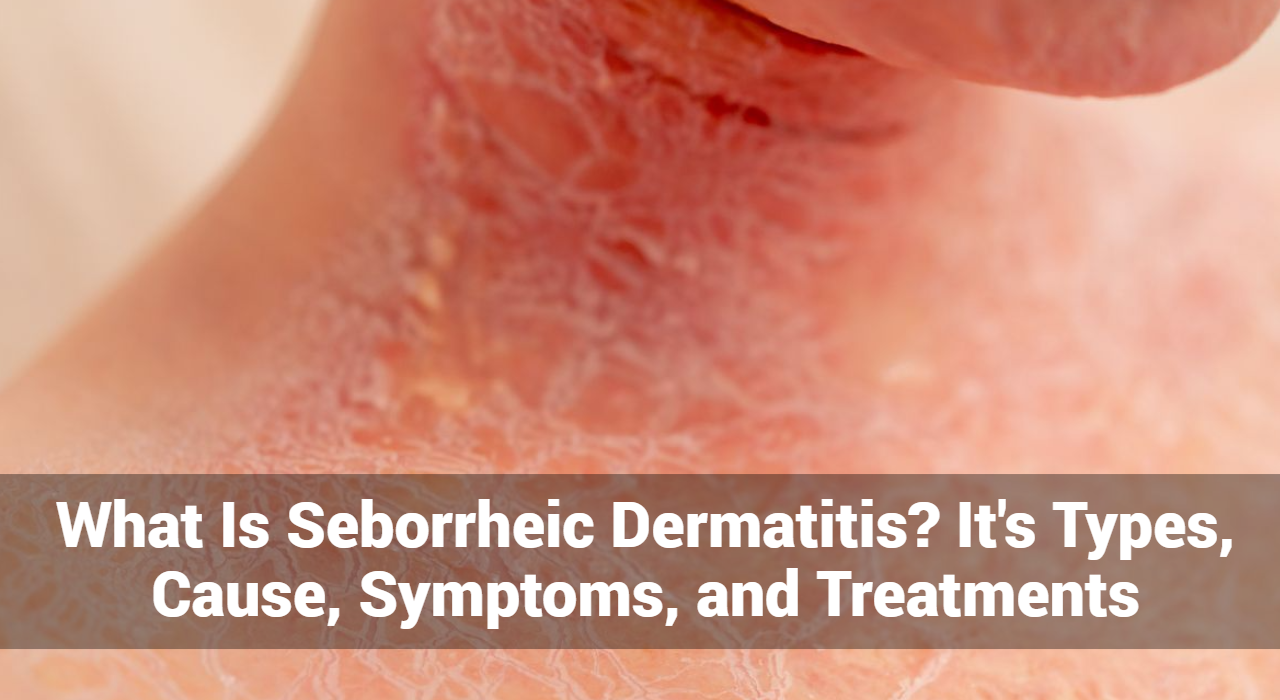
Wat is eczeem?
Eczeem, ook bekend als atopische dermatitis, is een aandoening die de huid rood, ontstoken en jeukend maakt. Het is een veel voorkomende aandoening die op elke leeftijd kan voorkomen, maar vaker voorkomt bij kinderen. Eczeem kan in ernst variëren en is vaak chronisch, wat betekent dat het lang kan aanhouden, met perioden van remissie en exacerbatie.
Wat zijn eczeemopflakkeringen?
Eczeemopflakkeringen verwijzen naar perioden waarin de symptomen van eczeem, een chronische huidaandoening, aanzienlijk verergeren. Deze opflakkeringen worden gekenmerkt door een verhoogde ontsteking, jeuk, roodheid en andere symptomen die aanzienlijk ongemak kunnen veroorzaken. Begrijpen wat deze opflakkeringen veroorzaakt en hoe u ermee om kunt gaan, is essentieel voor mensen die met eczeem leven.
Eczeemopflakkeringen identificeren
Opflakkeringen van eczeem kunnen een verontrustende ervaring zijn, gekenmerkt door een plotselinge verergering van de symptomen. Begrijpen hoe deze opflakkeringen kunnen worden geïdentificeerd, is van cruciaal belang voor effectief beheer en tijdige interventie. In dit artikel zullen we dieper ingaan op de tekenen, triggers en strategieën voor het herkennen van opflakkeringen van eczeem.
De tekenen van opflakkeringen van eczeem herkennen
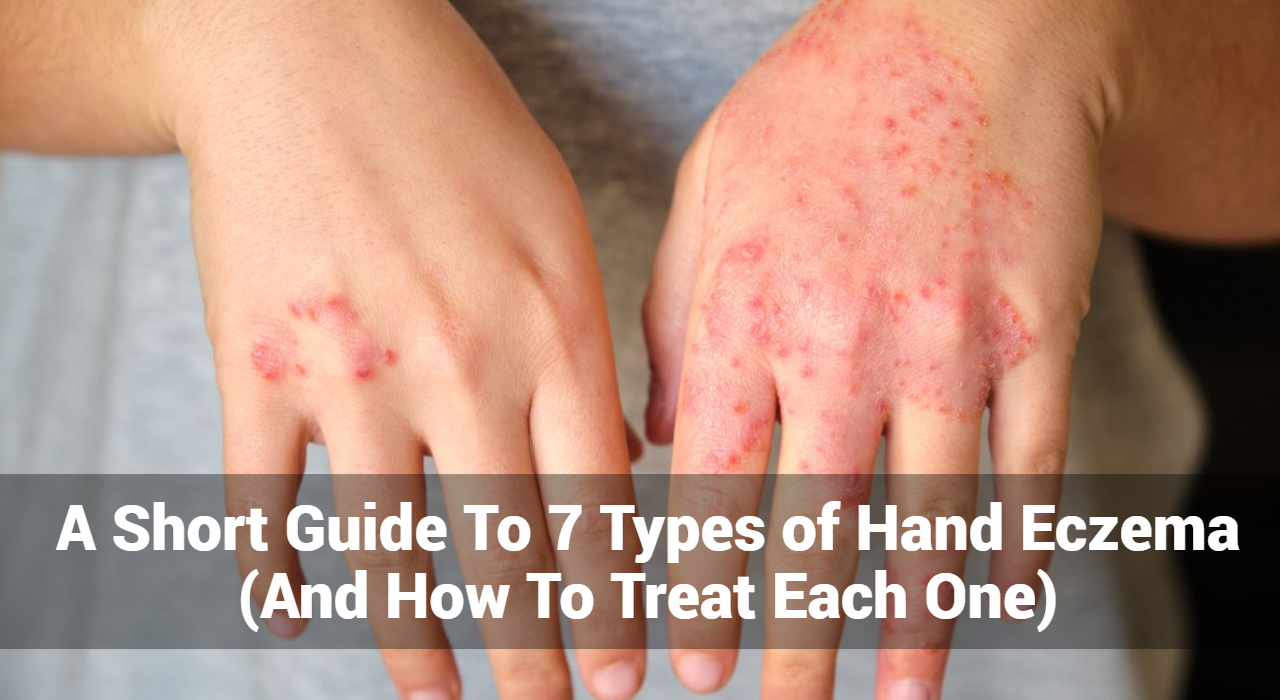
Opflakkeringen van eczeem gaan gepaard met een verscheidenheid aan symptomen, vaak variërend in intensiteit. Dit zijn de belangrijkste signalen waar u op moet letten:
- Rode, ontstoken huid
- Een van de meest opvallende tekenen van een opflakkering van eczeem zijn rode, gezwollen plekken op de huid. Deze gebieden kunnen warm aanvoelen en er gezwollen uitzien.
- Intense jeuk
- Jeuk is een kenmerkend symptoom van eczeem. Tijdens een opflakkering kan de jeuk ernstig worden, wat leidt tot voortdurend krabben waardoor de toestand verergert.
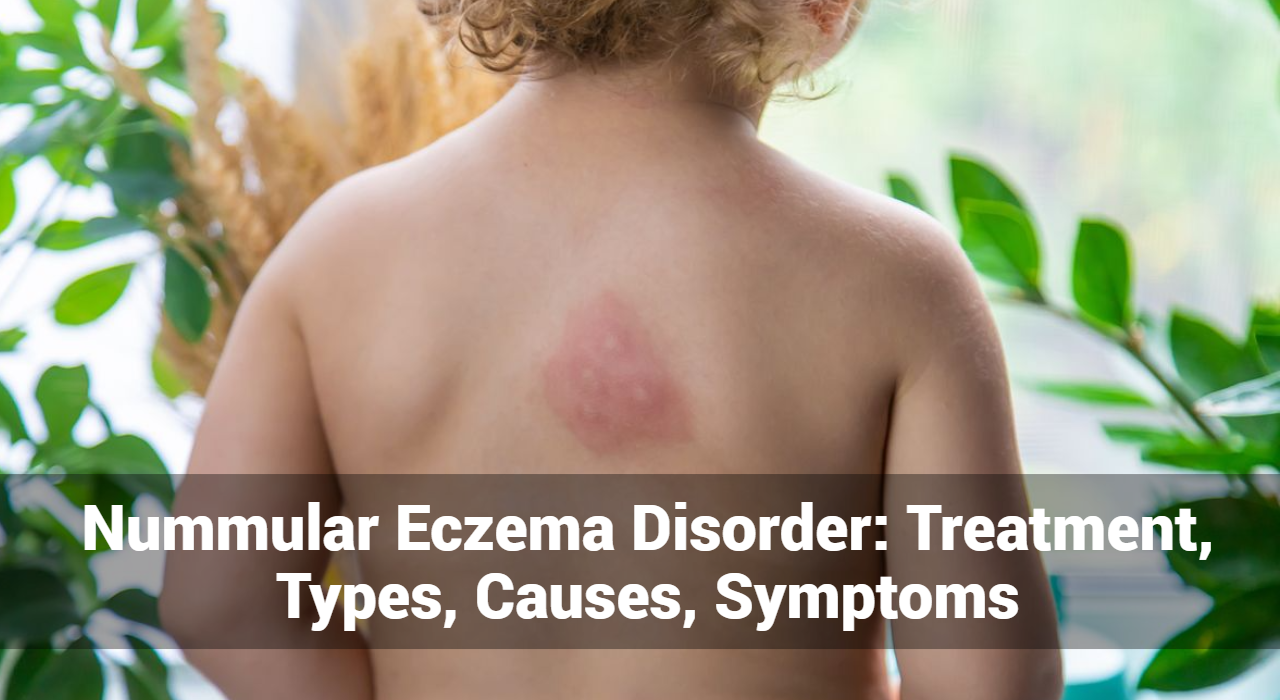
- Droge, schilferige plekken
- Opflakkeringen zorgen er vaak voor dat de huid extreem droog en schilferig wordt. Deze plekken kunnen ruw zijn en kunnen afbladderen.
- Blaren en sijpelen
- In sommige gevallen kunnen zich kleine, met vocht gevulde blaren vormen. Deze blaren kunnen barsten, wat leidt tot sijpelen en korstvorming.
- Gebarsten en pijnlijke huid
- Een ernstig droge huid kan barsten, waardoor pijnlijke kloven ontstaan die vatbaar zijn voor infecties. Dit kan tot verdere complicaties leiden als het niet snel wordt behandeld.
- Verdikte huid
- Chronisch krabben en wrijven kan ervoor zorgen dat de huid dikker wordt en een leerachtige textuur krijgt, een aandoening die bekend staat als lichenificatie.
Volg en beheer uw eczeembehandeling met behulp van een uitgebreide eczeem-app
Download Eczemaless nu
Wat zijn veelvoorkomende oorzaken van opflakkeringen van eczeem bij volwassenen?
Verschillende factoren kunnen bij volwassenen een opflakkering van eczeem veroorzaken, waaronder:
- Irriterende stoffen voor het milieu
- Chemicaliën: Blootstelling aan agressieve chemicaliën in schoonmaakproducten, zepen en wasmiddelen kan de huid irriteren.
- Vervuiling: Verontreinigende stoffen in de lucht kunnen de symptomen van eczeem verergeren.
- Allergenen
- Pollen en stof: Veel voorkomende allergenen zoals pollen en huisstofmijt kunnen opflakkeringen van eczeem veroorzaken.
- Huidschilfers van huisdieren: Eiwitten die in huidschilfers van huisdieren worden aangetroffen, kunnen allergische reacties veroorzaken die tot eczeem kunnen leiden.
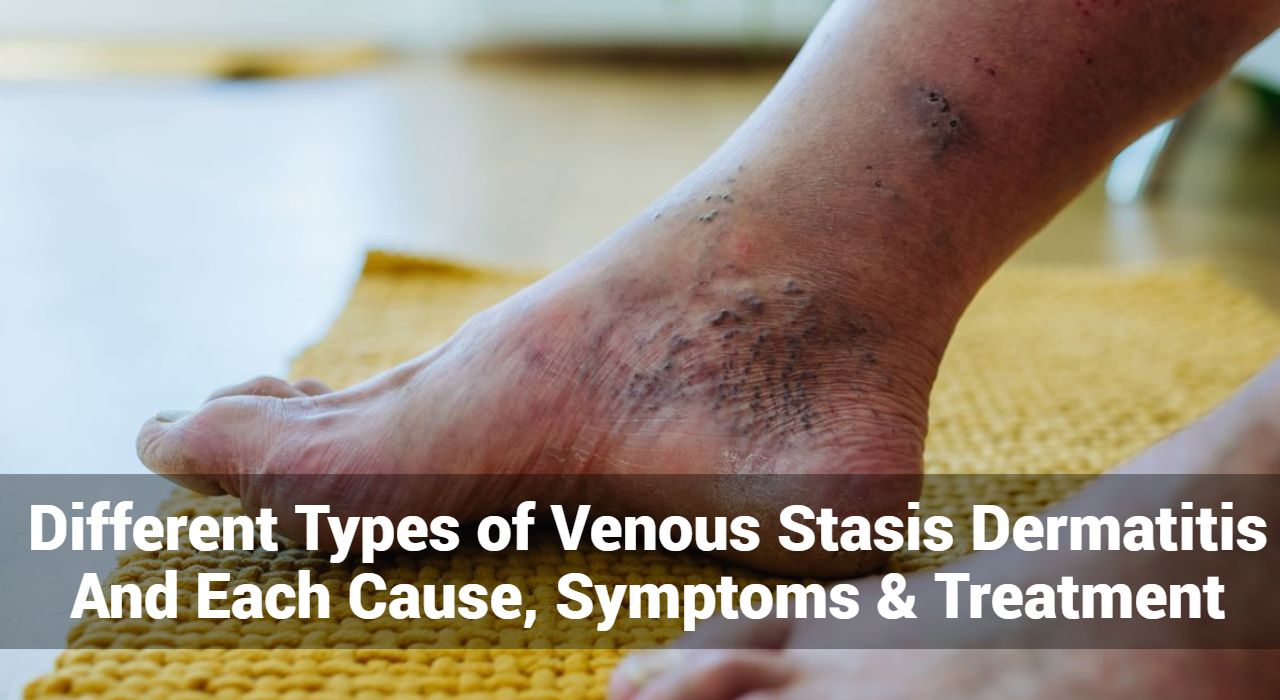
- Weersomstandigheden
- Koud weer: Droge, koude lucht kan de huid van vocht ontdoen, wat tot opflakkeringen kan leiden.
- Heet weer: Hitte en zweet kunnen de huid irriteren en jeuk veroorzaken.
- Spanning
- Emotionele stress kan de eczeemsymptomen verergeren door de ontstekingsreactie van het lichaam op te wekken.
- Eetpatroon
- Bepaalde voedingsmiddelen, zoals zuivel, noten en tarwe, kunnen bij sommige personen eczeem veroorzaken.
- Hormonale veranderingen
- Schommelingen in de hormoonspiegels kunnen, vooral bij vrouwen, leiden tot opflakkeringen van eczeem.
Hoe kunnen eczeemaanvallen bij volwassenen worden voorkomen?
Het voorkomen van opflakkeringen van eczeem omvat een combinatie van aanpassingen van de levensstijl en huidverzorgingsroutines:
- Bevochtig regelmatig
- Gebruik geurvrije vochtinbrengende crèmes om de huid gehydrateerd te houden en uitdroging te voorkomen. Direct na het baden aanbrengen om vocht vast te houden.
- Vermijd triggers
- Identificeer en vermijd bekende triggers, zoals specifieke voedingsmiddelen, allergenen en irriterende stoffen. Door een dagboek bij te houden, kunt u bijhouden wat de oorzaak is van opflakkeringen.
- Omgaan met stress
- Oefen stressverminderende technieken zoals yoga, meditatie en diepe ademhalingsoefeningen.
- Draag beschermende kleding
- Gebruik handschoenen bij het hanteren van chemicaliën of schoonmaakproducten. Draag losse, ademende kleding om huidirritatie te verminderen.
- Gebruik zachte huidverzorgingsproducten
- Kies voor hypoallergene, geurvrije zepen en wasmiddelen. Vermijd producten met agressieve chemicaliën die de huid kunnen irriteren.
- Zorg voor een gezond dieet
- Eet een uitgebalanceerd dieet dat rijk is aan fruit, groenten en omega-3-vetzuren om de gezondheid van de huid te ondersteunen.
- Blijf gehydrateerd
- Drink veel water om uw huid van binnenuit gehydrateerd te houden.
- Houd de weersomstandigheden in de gaten
- Bescherm uw huid in extreme weersomstandigheden door een luchtbevochtiger te gebruiken in droge, koude klimaten en koel te blijven bij warm weer.
KRIJG UW eczeem onder controle
Gebruik onze AI-tool om de ernst van eczeem te controleren en de voortgang van uw eczeem bij te houden.



Huismiddeltjes voor opflakkeringen van eczeem bij volwassenen
Thuis omgaan met opflakkeringen van eczeem kan het ongemak aanzienlijk verminderen en de gezondheid van de huid verbeteren. Hoewel medische behandelingen vaak noodzakelijk zijn voor ernstige gevallen, vinden veel mensen verlichting via eenvoudige, natuurlijke remedies. Hier zijn enkele effectieve huismiddeltjes voor het beheersen van opflakkeringen van eczeem bij volwassenen.
1. Bevochtig regelmatig
Hydratatie is de sleutel tot het beheersen van eczeem. Door de huid gehydrateerd te houden, voorkomt u uitdroging en schilfering.
- Gebruik dikke vochtinbrengende crèmes: Kies voor dikke crèmes of zalven in plaats van lotions. Zoek naar producten die ingrediënten bevatten zoals ceramiden, glycerine of hyaluronzuur.
- Aanbrengen na het baden: Breng onmiddellijk na het baden een vochtinbrengende crème aan om vocht vast te houden.
2. Warme baden
Kalmerende baden kunnen jeuk en ontstekingen helpen verlichten.
- Havermoutbaden: Het toevoegen van colloïdale havermout aan een lauw bad kan de huid kalmeren en de jeuk verminderen. Havermout heeft ontstekingsremmende eigenschappen die verlichting kunnen bieden.
- Epsom-zoutbaden: Epsom-zout- of Dode Zeezoutbaden kunnen ontstekingen helpen verminderen en genezing bevorderen.
3. Kokosolie
Kokosolie heeft antimicrobiële en ontstekingsremmende eigenschappen.
- Hoe te gebruiken: Breng maagdelijke kokosolie rechtstreeks op de aangetaste plekken aan om de huid te helpen hydrateren en kalmeren.
4. Aloë Vera
Aloë vera-gel staat bekend om zijn verzachtende en helende eigenschappen.
- Hoe te gebruiken: Breng pure aloë vera-gel van de plant aan of gebruik een in de winkel gekochte gel met minimale toevoegingen. Dit kan roodheid en jeuk helpen verminderen.
5. Honing
Honing is een natuurlijk antibacterieel en ontstekingsremmend middel.
- Hoe te gebruiken: Breng rauwe honing aan op de aangetaste plekken en laat het 20-30 minuten inwerken voordat je het afspoelt. Dit kan de genezing bevorderen en opflakkeringen verminderen.
6. Appelciderazijn
Appelazijn kan helpen de natuurlijke zuurgraad van de huid te herstellen en bacteriën te bestrijden.
- Hoe te gebruiken: Verdun appelciderazijn met gelijke delen water en breng het met een wattenbolletje op de huid aan. Na 5-10 minuten afspoelen. Wees voorzichtig, want het kan prikken op een open of gebarsten huid.
7. Tea Tree-olie
Tea tree olie heeft ontstekingsremmende en antiseptische eigenschappen.
- Hoe te gebruiken: Verdun een paar druppels tea tree olie met een dragerolie (zoals kokos- of olijfolie) en breng aan op de aangetaste plekken. Vermijd het gebruik van onverdunde tea tree olie rechtstreeks op de huid, omdat dit irritatie kan veroorzaken.
8. Dieetaanpassingen
Veranderingen in gezonde voeding kunnen een positieve invloed hebben op de behandeling van eczeem.
- Ontstekingsremmende voedingsmiddelen: Inclusief voedingsmiddelen die rijk zijn aan omega-3-vetzuren (zoals vis, lijnzaad en walnoten), antioxidanten (zoals bessen, bladgroenten en noten) en probiotica (zoals yoghurt en gefermenteerd voedsel).
- Vermijd triggers: Identificeer en vermijd voedingsmiddelen die opflakkeringen veroorzaken. Veel voorkomende triggers zijn onder meer zuivel, gluten en bewerkte voedingsmiddelen.
9. Natte wikkeltherapie
Natte pakkingen kunnen de ernstig droge huid helpen hydrateren en kalmeren.
- Hoe te gebruiken: Bedek het aangetaste gebied na het aanbrengen van een vochtinbrengende crème of medicatie met een vochtige doek of verband. Vervolgens bedekken met een droge laag. Laat het enkele uren of een nacht intrekken.
10. Beheer stress
Stressbeheersingstechnieken kunnen de frequentie en ernst van opflakkeringen helpen verminderen.
- Ontspanningstechnieken: beoefen yoga, meditatie, diepe ademhalingsoefeningen of andere ontspanningstechnieken om stress te beheersen.
11. Zorg voor een goede hygiëne
Goede hygiënepraktijken kunnen infecties voorkomen en opflakkeringen verminderen.
- Milde reinigingsmiddelen: Gebruik milde, geurvrije reinigingsmiddelen die de huid niet van haar natuurlijke oliën ontdoen.
- Vermijd heet water: Gebruik lauw water om te baden en vermijd warme douches, omdat deze de huid kunnen uitdrogen.
12. Kledingkeuzes
Het kiezen van de juiste kleding kan huidirritatie helpen minimaliseren.
- Zachte stoffen: Draag loszittende kleding gemaakt van zachte stoffen zoals katoen. Vermijd krassende materialen zoals wol.
- Ademende stoffen: Kies ademende stoffen om zweten en irritatie te verminderen.
Conclusie
Door de veel voorkomende triggers en symptomen van opflakkeringen van eczeem te begrijpen, kunnen volwassenen proactieve stappen ondernemen om hun aandoening onder controle te houden en opflakkeringen te voorkomen. Regelmatig hydrateren, bekende triggers vermijden, stress beheersen en zachte huidverzorgingsproducten gebruiken zijn belangrijke strategieën voor het behouden van een gezonde huid. Als u ernstige opflakkeringen blijft ervaren, raadpleeg dan een dermatoloog voor gepersonaliseerde behandelopties.
Volg en beheer uw eczeembehandeling met behulp van een uitgebreide eczeem-app
Download Eczemaless nu