Symptômes, types, causes, diagnostic et traitement du psoriasis
Le psoriasis est une maladie auto-immune chronique qui affecte la peau, provoquant des plaques rouges et squameuses et un inconfort chez des millions de personnes dans le monde. Comprendre les symptômes du psoriasis est crucial pour une détection précoce et une gestion efficace de la maladie. Dans ce guide, nous explorerons les symptômes, les types, les causes, le diagnostic et les options de traitement courants du psoriasis.
Symptômes courants du psoriasis :
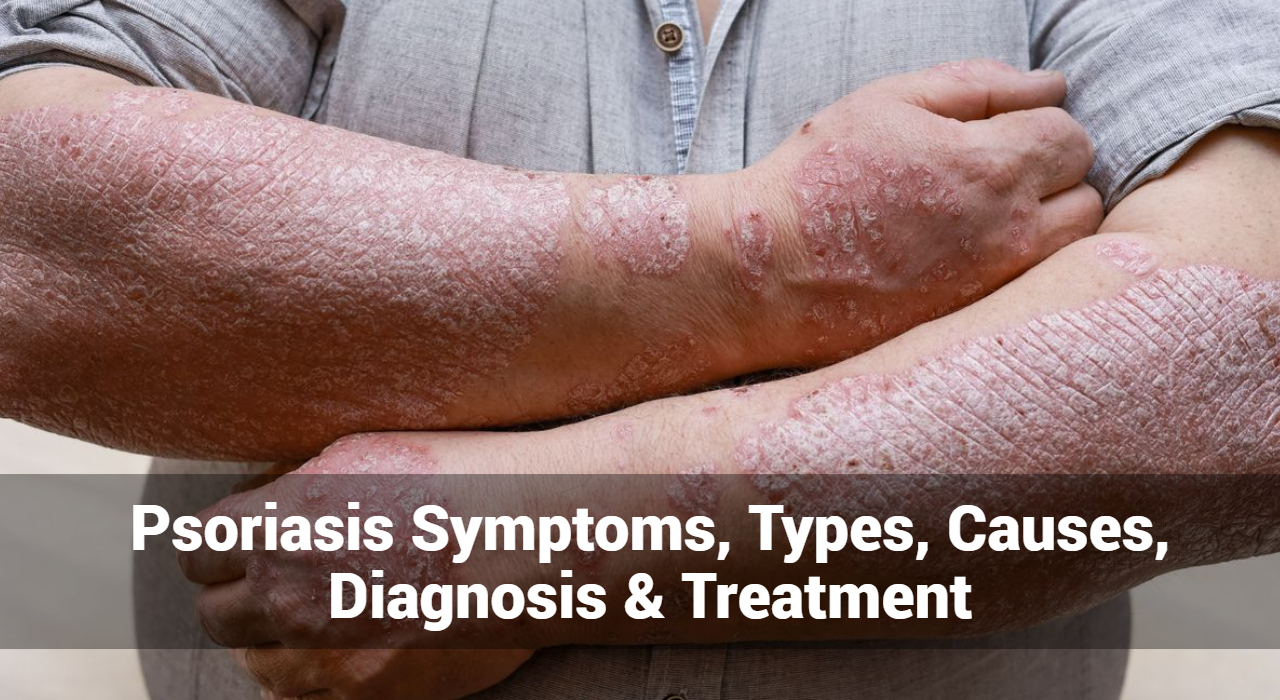
- Plaques rouges et surélevées : L’un des symptômes caractéristiques du psoriasis est la présence de plaques cutanées rouges et surélevées, souvent recouvertes d’écailles blanc argenté. Ces taches, appelées plaques, peuvent apparaître n’importe où sur le corps, mais se trouvent généralement sur le cuir chevelu, les coudes, les genoux et le bas du dos.
- Démangeaisons et inconfort : les plaques de psoriasis peuvent provoquer des démangeaisons, des sensibilités ou des douleurs, provoquant un inconfort et une irritation chez les personnes touchées. Gratter les zones touchées peut aggraver les symptômes et entraîner des lésions cutanées ou une infection.
- Ongles épaissis ou piqués : Dans certains cas, le psoriasis peut affecter les ongles, provoquant des changements tels qu’un épaississement, des piqûres (petites bosses ou dépressions) ou une séparation de l’ongle du lit de l’ongle. Le psoriasis des ongles peut être douloureux et avoir un impact sur l’apparence et la fonction des ongles.
- Douleurs et gonflements articulaires : le psoriasis est associé à un type d’arthrite appelé rhumatisme psoriasique, qui peut provoquer des douleurs, des raideurs et des gonflements articulaires, en particulier au niveau des doigts, des orteils, des poignets, des chevilles et du bas du dos. Le rhumatisme psoriasique peut se développer chez les personnes atteintes de psoriasis, entraînant des complications supplémentaires.
- Psoriasis du cuir chevelu : Le psoriasis peut également affecter le cuir chevelu, provoquant des plaques rouges et squameuses et une desquamation de la peau. Le psoriasis du cuir chevelu peut être confondu avec des pellicules, mais il a tendance à être plus persistant et difficile à traiter.
Quels sont les types de psoriasis ?
Le psoriasis est une maladie auto-immune chronique qui touche des millions de personnes dans le monde, caractérisée par la croissance rapide des cellules de la peau, entraînant l’apparition de plaques rouges et squameuses et d’un inconfort. Bien que le psoriasis en plaques soit la forme la plus courante, il existe plusieurs autres types de psoriasis, chacun ayant ses caractéristiques et ses symptômes uniques. Comprendre les différents types de psoriasis est crucial pour un diagnostic précis et une prise en charge efficace. Dans cet article, nous explorerons les différents types de psoriasis, leurs symptômes et les approches thérapeutiques.
1.Psoriasis en plaques : Le psoriasis en plaques, également connu sous le nom de psoriasis vulgaire, est la forme de psoriasis la plus courante, représentant environ 80 % des cas. Il se présente sous la forme de plaques cutanées rouges et surélevées recouvertes d’écailles blanc argenté, appelées plaques. Ces plaques peuvent apparaître n’importe où sur le corps, mais elles affectent généralement le cuir chevelu, les coudes, les genoux et le bas du dos. Le psoriasis en plaques peut provoquer des démangeaisons et un inconfort, et gratter les zones touchées peut provoquer des saignements ou une irritation.
2. Psoriasis en gouttes : Le psoriasis en gouttes se caractérise par de petites taches ou lésions rouges dispersées sur tout le corps, ressemblant à des gouttelettes ou à des larmes. Ce type de psoriasis se développe souvent soudainement, en particulier chez les enfants et les jeunes adultes, et est généralement déclenché par des infections bactériennes telles que les infections de la gorge à streptocoques. Le psoriasis en gouttes peut se résoudre de lui-même ou évoluer vers d’autres formes de psoriasis au fil du temps.
3. Psoriasis inversé : Le psoriasis inversé affecte les plis cutanés et les zones de friction, telles que les aisselles, l’aine, sous les seins et autour des organes génitaux. Contrairement au psoriasis en plaques, qui se présente sous forme de plaques surélevées, le psoriasis inversé apparaît sous la forme de plaques lisses et rouges de peau irritée. Elle peut être exacerbée par la transpiration et les frottements et peut provoquer une gêne ou des douleurs du fait de sa localisation dans des zones sensibles.
4. Psoriasis pustuleux : Le psoriasis pustuleux se caractérise par la présence de cloques remplies de pus entourées d’une peau rouge et enflammée. Ces cloques, appelées pustules, peuvent être localisées ou étendues et apparaître sur les mains, les pieds ou d’autres parties du corps. Le psoriasis pustuleux peut être douloureux et s’accompagner de fièvre, de frissons ou d’autres symptômes systémiques. Il existe plusieurs sous-types de psoriasis pustuleux, notamment le psoriasis pustuleux généralisé et la pustulose palmoplantaire.
5. Psoriasis érythrodermique : Le psoriasis érythrodermique est la forme de psoriasis la moins courante mais la plus grave, caractérisée par une rougeur généralisée, une desquamation et une inflammation de la peau. Elle peut couvrir toute la surface du corps et peut s’accompagner de démangeaisons, de brûlures ou de douleurs intenses. Le psoriasis érythrodermique est une urgence médicale et nécessite des soins médicaux immédiats en raison du risque de complications telles que la déshydratation, l’infection et les changements de température corporelle.
6. Psoriasis des ongles : Le psoriasis des ongles affecte les ongles, provoquant des changements dans leur apparence et leur texture. Les symptômes courants comprennent des piqûres (petites bosses ou dépressions), une décoloration, un épaississement, un effritement ou une séparation de l’ongle du lit de l’ongle. Le psoriasis des ongles peut être douloureux et avoir un impact sur l’apparence et la fonction des ongles, entraînant des difficultés dans les activités de la vie quotidienne.
Approches thérapeutiques : Le traitement du psoriasis varie en fonction du type, de la gravité et des caractéristiques individuelles de la maladie. Cela peut inclure des traitements topiques tels que des corticostéroïdes, des analogues de la vitamine D et des rétinoïdes, une photothérapie (luminothérapie), des médicaments systémiques tels que le méthotrexate ou des agents biologiques et des modifications du mode de vie. De plus, des thérapies ciblées et des traitements alternatifs peuvent être utilisés pour gérer des symptômes ou des complications spécifiques associés au psoriasis.
Le psoriasis est une maladie complexe et multiforme, avec différents types et présentations. En comprenant les différents types de psoriasis et leurs caractéristiques uniques, les individus peuvent mieux reconnaître les symptômes, rechercher des soins médicaux appropriés et élaborer des plans de traitement personnalisés avec leurs prestataires de soins de santé. Si vous ou un proche présentez des symptômes de psoriasis, consultez un dermatologue ou un professionnel de la santé pour un diagnostic précis et une approche thérapeutique complète adaptée à vos besoins.
Causes et déclencheurs du psoriasis :
La cause exacte du psoriasis n’est pas entièrement comprise, mais on pense qu’elle implique une combinaison de facteurs génétiques, immunitaires et environnementaux. Les déclencheurs courants des poussées de psoriasis comprennent :
- Stress : Le stress émotionnel ou un traumatisme peuvent exacerber les symptômes du psoriasis ou déclencher des poussées chez certaines personnes.
- Infections : les infections bactériennes ou virales, en particulier les infections streptococciques, peuvent déclencher le psoriasis en gouttes ou exacerber les symptômes du psoriasis existants.
- Blessure cutanée : un traumatisme ou une blessure cutanée, telle que des coupures, des brûlures ou des piqûres d’insectes, peut déclencher le développement de lésions de psoriasis (connues sous le nom de phénomène de Koebner).
- Certains médicaments : certains médicaments, notamment les bêtabloquants, le lithium, les médicaments antipaludiques et les corticostéroïdes, peuvent exacerber ou déclencher les symptômes du psoriasis chez les personnes sensibles.
- Tabagisme et alcool : Le tabagisme et la consommation excessive d’alcool ont été associés à un risque accru de développer du psoriasis et peuvent aggraver les symptômes existants.
Suivez et gérez votre traitement contre l’eczéma à l’aide d’une application complète contre l’eczéma.
Téléchargez Eczemaless maintenant
Quelle partie de mon corps le psoriasis affectera-t-il ?
Le psoriasis peut affecter diverses parties du corps, notamment :
- Peau : Le site le plus courant du psoriasis est la peau. Les lésions du psoriasis, appelées plaques, peuvent apparaître sur n’importe quelle partie du corps, mais elles se développent souvent sur les coudes, les genoux, le cuir chevelu, le bas du dos et les fesses. Les autres zones couramment touchées comprennent la paume des mains, la plante des pieds, les ongles et le visage.
- Cuir chevelu : Le psoriasis du cuir chevelu est courant et peut provoquer des plaques rouges et squameuses et une desquamation de la peau sur le cuir chevelu. Il peut s’étendre au-delà de la racine des cheveux sur le front, le cou et les oreilles.
- Ongles : Le psoriasis peut affecter les ongles, entraînant des changements dans leur apparence et leur texture. Les symptômes peuvent inclure des piqûres (petites bosses ou dépressions), une décoloration, un épaississement, un effritement ou une séparation de l’ongle du lit de l’ongle.
- Articulations : Le psoriasis est associé à un type d’arthrite appelé rhumatisme psoriasique, qui affecte les articulations. Le rhumatisme psoriasique peut provoquer des douleurs, des raideurs et des gonflements articulaires, en particulier au niveau des doigts, des orteils, des poignets, des chevilles et du bas du dos.
- Plis cutanés : le psoriasis inversé affecte les plis cutanés et les zones de friction, telles que les aisselles, l’aine, sous les seins et autour des organes génitaux. Il apparaît sous la forme de plaques lisses et rouges de peau irritée.
- Visage : Bien que moins courant, le psoriasis peut affecter le visage, provoquant des rougeurs, des desquamations et un inconfort. Cela peut concerner les sourcils, les paupières, les sillons nasogéniens (les plis qui s’étendent des côtés du nez jusqu’aux coins de la bouche) et les oreilles.
- Région génitale : Le psoriasis peut également affecter la région génitale, provoquant des plaques rouges et squameuses et un inconfort. Cela peut être particulièrement difficile à gérer dans ce domaine sensible.
Le psoriasis peut varier considérablement dans sa présentation et sa gravité d’une personne à l’autre. Certaines personnes peuvent présenter des symptômes légers qui n’affectent que de petites zones du corps, tandis que d’autres peuvent présenter une atteinte et des complications plus étendues. Il est essentiel de travailler en étroite collaboration avec un professionnel de la santé, tel qu’un dermatologue, pour élaborer un plan de traitement personnalisé adapté à vos besoins et symptômes spécifiques.
Comment diagnostique-t-on le psoriasis ?
Le psoriasis est généralement diagnostiqué sur la base d’une combinaison d’évaluation clinique, d’examen physique et parfois de tests supplémentaires. Voici comment le psoriasis est diagnostiqué :
- Antécédents médicaux : votre médecin commencera par dresser un historique médical détaillé, y compris des informations sur vos symptômes, toute affection ou traitement cutané antérieur, les antécédents familiaux de psoriasis ou d’autres maladies auto-immunes, ainsi que tout déclencheur ou facteur aggravant potentiel.
- Examen physique : lors d’un examen physique, votre médecin inspectera soigneusement votre peau, vos ongles et votre cuir chevelu à la recherche de signes caractéristiques du psoriasis, tels que des plaques rouges et surélevées recouvertes d’écailles blanc argenté (psoriasis en plaques), des piqûres ou une décoloration des ongles. , ou des rougeurs et des desquamations sur le cuir chevelu.
- Biopsie cutanée : dans certains cas, une biopsie cutanée peut être réalisée pour confirmer le diagnostic de psoriasis et exclure d’autres affections cutanées présentant des symptômes similaires. Lors d’une biopsie cutanée, un petit échantillon de tissu cutané est prélevé sur une lésion psoriasique et examiné au microscope par un dermatopathologiste.
- Diagnostic différentiel : votre médecin examinera également d’autres affections cutanées pouvant ressembler au psoriasis, telles que l’eczéma, la dermatite séborrhéique, le pityriasis rosé, le lichen plan ou les infections fongiques. Le diagnostic différentiel peut être difficile, car certaines affections cutanées peuvent coexister avec le psoriasis ou imiter le psoriasis.
- Évaluation du rhumatisme psoriasique : si vous présentez des symptômes évocateurs du rhumatisme psoriasique, tels que des douleurs articulaires, une raideur ou un gonflement, votre médecin peut effectuer des évaluations supplémentaires, notamment un examen physique des articulations, des études d’imagerie (telles que des radiographies ou une échographie). ), ou des analyses de sang pour évaluer l’inflammation et la fonction immunitaire.
- Tests supplémentaires : dans certains cas, des tests supplémentaires peuvent être ordonnés pour évaluer la gravité du psoriasis ou surveiller son impact sur d’autres systèmes organiques. Ceux-ci peuvent inclure des analyses de sang pour évaluer les niveaux de marqueurs inflammatoires, des tests de la fonction hépatique (surtout si des médicaments systémiques sont envisagés) ou des études d’imagerie pour évaluer l’implication articulaire dans l’arthrite psoriasique.
Dans l’ensemble, le diagnostic du psoriasis repose sur une combinaison de résultats cliniques, d’un examen physique et parfois de tests ou de procédures supplémentaires. Il est essentiel de consulter un dermatologue ou un professionnel de la santé pour un diagnostic précis et une prise en charge appropriée du psoriasis et de tout symptôme ou complication associé. Un diagnostic et un traitement précoces peuvent aider à contrôler les symptômes, à prévenir les complications et à améliorer la qualité de vie des personnes atteintes de psoriasis.
Quelles sont les options de traitement du psoriasis ?
Bien qu’il n’existe aucun remède contre le psoriasis, plusieurs options de traitement sont disponibles pour aider à gérer les symptômes et améliorer la qualité de vie :
- Traitements topiques : ceux-ci comprennent des corticostéroïdes, des analogues de la vitamine D, des rétinoïdes, des préparations à base de goudron de houille et des hydratants appliqués directement sur la peau pour réduire l’inflammation et la desquamation.
- Photothérapie (luminothérapie) : La photothérapie consiste à exposer la peau à la lumière ultraviolette (UV) sous surveillance médicale, ce qui peut aider à ralentir la croissance des cellules cutanées et à réduire l’inflammation.
- Médicaments systémiques : pour le psoriasis modéré à sévère, des médicaments oraux ou injectables peuvent être prescrits pour supprimer le système immunitaire et réduire l’inflammation. Ceux-ci comprennent le méthotrexate, la cyclosporine, l’acitrétine et les agents biologiques.
- Modifications du mode de vie : des changements dans le mode de vie, tels que la réduction du stress, le maintien d’un poids santé, l’arrêt du tabac et la limitation de la consommation d’alcool, peuvent contribuer à améliorer les symptômes du psoriasis et l’état de santé général.
- Thérapies alternatives : Certaines personnes trouvent un soulagement aux symptômes du psoriasis grâce à des thérapies alternatives telles que l’acupuncture, la méditation, les compléments alimentaires et les plantes médicinales. Cependant, il est essentiel de consulter un professionnel de la santé avant d’essayer des traitements alternatifs.
Conclusion:
Le psoriasis est une maladie auto-immune chronique qui affecte la peau, les ongles et les articulations, provoquant des plaques rouges et squameuses, un inconfort et une détresse émotionnelle chez les personnes touchées. En comprenant les symptômes, les types, les causes, le diagnostic et les options de traitement du psoriasis, les individus peuvent mieux gérer la maladie et améliorer leur qualité de vie. Si vous ou un de vos proches présentez des symptômes de psoriasis, consultez un dermatologue ou un professionnel de la santé pour un diagnostic précis et un plan de traitement personnalisé.