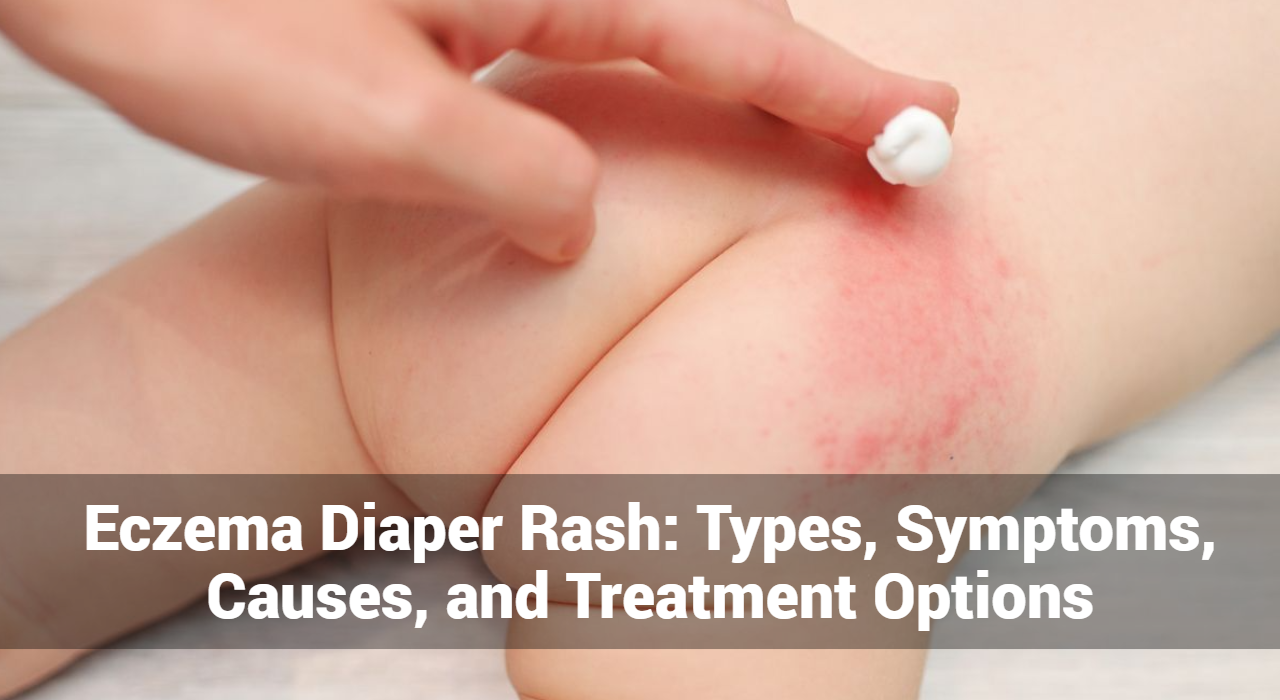
La dermatitis del pañal por eccema, también conocida como dermatitis del pañal, es una afección común caracterizada por piel inflamada e irritada en el área del pañal. Si bien la dermatitis del pañal a menudo se asocia con irritación por contacto o humedad, también puede verse exacerbada por el eccema, una afección inflamatoria crónica de la piel. Comprender los tipos, síntomas, causas y opciones de tratamiento para la dermatitis del pañal por eczema es crucial para un tratamiento y alivio efectivos para bebés y niños pequeños.
¿Cuáles son los tipos de dermatitis del pañal por eccema?
La dermatitis del pañal por eccema abarca varios tipos de dermatitis del pañal que están influenciados por el eccema subyacente o la dermatitis atópica. Si bien la dermatitis del pañal en sí puede tener múltiples causas, la dermatitis del pañal por eccema se refiere específicamente a la dermatitis del pañal que se ve exacerbada por el eccema o la dermatitis atópica. Estos son los tipos de dermatitis del pañal por eccema:
- Dermatitis de contacto:
- La dermatitis de contacto es un tipo de dermatitis del pañal por eczema causada por irritación o reacciones alérgicas a sustancias que entran en contacto con la piel en el área del pañal. Estas sustancias pueden incluir orina, heces, pañales, toallitas, detergentes o productos químicos.
- Dermatitis atópica (eccema) en la zona del pañal:
- La dermatitis atópica, comúnmente conocida como eccema, puede afectar la zona del pañal en bebés y niños pequeños. Este tipo de dermatitis del pañal por eccema se caracteriza por manchas de piel rojas, inflamadas y que pican en la región del pañal. Puede estar asociado con otros síntomas del eccema, como sequedad, descamación o supuración.
- Dermatitis seborreica:
- La dermatitis seborreica es una afección común caracterizada por manchas de piel rojas, grasosas y escamosas, que a menudo ocurren en el cuero cabelludo, la cara y el área del pañal. Si bien normalmente no se considera un tipo primario de eccema, la dermatitis seborreica puede contribuir a la dermatitis del pañal por eccema, especialmente en los bebés.
- Dermatitis de contacto irritante:
- La dermatitis de contacto irritante es un tipo no alérgico de dermatitis del pañal por eccema causada por la exposición a irritantes como orina, heces, fricción o productos químicos fuertes en pañales, toallitas o detergentes. Provoca enrojecimiento, inflamación y, a veces, ampollas o descamación de la piel.
- Dermatitis alérgica de contacto:
- La dermatitis alérgica de contacto ocurre cuando la piel en el área del pañal entra en contacto con alérgenos, lo que desencadena una respuesta inmune y causa síntomas similares al eczema. Los alérgenos comunes incluyen fragancias, conservantes, látex, metales (por ejemplo, níquel) o ciertos químicos en pañales o toallitas.
- Dermatitis del pañal por hongos o levaduras:
- Si bien no está directamente relacionado con el eccema, la dermatitis del pañal por levaduras o hongos puede exacerbar los síntomas del eccema en el área del pañal. Candida albicans, un tipo de levadura, prospera en ambientes cálidos y húmedos, lo que provoca lesiones rojas, inflamadas y, a veces, pustulosas en la región del pañal.
Estos tipos de dermatitis del pañal por eccema pueden superponerse o coexistir, lo que dificulta el diagnóstico y el tratamiento. La identificación adecuada de las causas subyacentes y los desencadenantes es esencial para un tratamiento y prevención eficaces de la dermatitis del pañal por eccema. Si sospecha que su hijo tiene dermatitis del pañal por eccema o si la erupción persiste a pesar de los remedios caseros, consulte a un profesional de la salud para una evaluación y recomendaciones de tratamiento personalizadas.
Realice un seguimiento y administre su tratamiento de eczema utilizando una aplicación de eczema completa
Descarga Eczemaless ahora
¿Cuáles son los síntomas comunes de la dermatitis del pañal?
La dermatitis del pañal por eccema comparte síntomas tanto con la dermatitis del pañal tradicional como con el eczema, presentándose como una combinación de irritación de la piel e inflamación en el área del pañal. Estos son los síntomas comunes de la dermatitis del pañal por eczema:
- Enrojecimiento e inflamación: la piel afectada en el área del pañal puede aparecer enrojecida, irritada e inflamada. Este enrojecimiento puede variar en intensidad y extenderse más allá del área cubierta por el pañal.
- Picazón: la picazón es un síntoma característico del eccema y puede ser pronunciada en la dermatitis del pañal por eccema. Los bebés pueden presentar signos de malestar, como irritabilidad o aumento del llanto, debido a la picazón persistente.
- Piel seca y escamosa: la piel afectada por la dermatitis del pañal por eczema puede parecer seca, áspera o escamosa. Esta sequedad puede contribuir a una mayor irritación y malestar para el bebé.
- Protuberancias o parches elevados: pueden desarrollarse protuberancias o parches de piel en el área del pañal, lo que contribuye a la inflamación general y al malestar que experimenta el bebé.
- Supuración o formación de costras: en casos graves, la dermatitis del pañal por eccema puede provocar supuración o formación de costras en la piel afectada. Esto ocurre cuando la piel se inflama y daña, provocando la liberación de líquido o la formación de costras.
- Ampollas: en algunos casos, la dermatitis del pañal por eczema puede manifestarse como ampollas llenas de líquido en la piel. Estas ampollas pueden ser dolorosas y romperse, lo que provoca una mayor irritación y una posible infección.
- Piel engrosada o liquenificada: la dermatitis del pañal por eccema crónica o prolongada puede provocar una piel engrosada y correosa en el área del pañal. Esta afección, conocida como liquenificación, se produce debido al rascado y frotamiento repetidos de la piel afectada.
- Infecciones secundarias: la dermatitis del pañal por eczema aumenta el riesgo de infecciones bacterianas o fúngicas secundarias debido a la barrera cutánea comprometida. Los signos de infección pueden incluir calor, sensibilidad, hinchazón o presencia de lesiones llenas de pus.
- Malestar durante el cambio de pañal: los bebés con dermatitis del pañal por eczema pueden presentar malestar o agitación durante el cambio de pañal debido a la sensibilidad e inflamación de la piel afectada.
- Erupción crónica o recurrente: la dermatitis del pañal por eccema tiende a ser crónica o recurrente, con períodos de brotes seguidos de períodos de remisión. A pesar del tratamiento, la erupción puede persistir o reaparecer, lo que requiere tratamiento y atención continuos.
Si su bebé presenta alguno de estos síntomas de dermatitis del pañal por eczema, es esencial buscar consejo médico para una evaluación y tratamiento adecuados. Un profesional de la salud, como un pediatra o un dermatólogo, puede brindar recomendaciones personalizadas para aliviar los síntomas y controlar la afección de manera efectiva.
Causas de la dermatitis del pañal por eczema:
La dermatitis del pañal por eccema, también conocida como dermatitis del pañal con un componente eccematoso, puede ser provocada por varios factores que contribuyen a la irritación e inflamación de la piel en el área del pañal. Comprender las causas de la dermatitis del pañal por eczema es esencial para un tratamiento y una prevención eficaces. Aquí hay causas comunes:
- Irritantes de contacto: la exposición a irritantes como orina, heces o productos químicos en pañales, toallitas, detergentes o productos para bebés puede irritar la delicada piel del área del pañal. El contacto prolongado con pañales mojados o sucios puede debilitar la barrera cutánea y aumentar la susceptibilidad a la irritación.
- Fricción: el roce o la irritación de la piel contra los pañales, la ropa o la ropa de cama puede exacerbar la irritación de la piel y contribuir al desarrollo de la dermatitis del pañal por eccema. Los pañales o la ropa ajustados pueden aumentar la fricción y agravar la afección.
- Humedad: la exposición prolongada a la humedad de la orina, el sudor o un secado inadecuado después del baño puede debilitar la barrera cutánea y promover la irritación e inflamación de la piel. Los ambientes húmedos crean un caldo de cultivo ideal para bacterias y hongos, lo que agrava aún más la erupción.
- Factores microbianos: el crecimiento excesivo de levadura (Candida albicans) o bacterias en el área del pañal puede contribuir al desarrollo de la dermatitis del pañal. Los ambientes cálidos y húmedos, como los creados por los pañales mojados, proporcionan condiciones óptimas para el crecimiento y la colonización microbiana.
- Sensibilidades de la piel: Los bebés con dermatitis atópica (eccema) o piel sensible pueden ser más propensos a desarrollar dermatitis del pañal debido a la mayor reactividad de su piel a irritantes y alérgenos. Los factores genéticos, la disfunción del sistema inmunológico y los desencadenantes ambientales pueden contribuir a la sensibilidad de la piel.
- Reacciones alérgicas: Las reacciones alérgicas a los ingredientes de los pañales, toallitas, detergentes para la ropa o productos para bebés pueden desencadenar eccema en personas susceptibles. Los alérgenos comunes incluyen fragancias, colorantes, conservantes, látex o productos químicos utilizados en la fabricación de pañales.
- Factores dietéticos: Ciertos alimentos o ingredientes de la leche materna o de fórmula pueden contribuir a la dermatitis del pañal en bebés amamantados o alimentados con fórmula. La proteína de la leche de vaca, la soja, los huevos y las frutas cítricas son desencadenantes dietéticos comunes de reacciones alérgicas que pueden manifestarse como dermatitis del pañal por eccema.
- Factores ambientales: los alérgenos ambientales como el polen, los ácaros del polvo, la caspa de las mascotas o las esporas de moho pueden exacerbar los síntomas del eczema en el área del pañal. La exposición a estos alérgenos por contacto o inhalación puede desencadenar reacciones alérgicas y contribuir al desarrollo de erupciones.
- Calor y sudor: El calor excesivo y la sudoración en el área del pañal pueden exacerbar la irritación de la piel y promover el desarrollo de sarpullido. Las condiciones climáticas cálidas y húmedas o el exceso de ropa pueden aumentar la sudoración y empeorar los síntomas del eccema.
- Condiciones subyacentes de la piel: Las condiciones cutáneas preexistentes, como la dermatitis atópica (eczema), la dermatitis seborreica, la psoriasis o la dermatitis de contacto irritante o alérgica, pueden predisponer a los bebés a la dermatitis del pañal por eccema. Estas condiciones pueden alterar la barrera cutánea y aumentar la susceptibilidad a la irritación y la inflamación.
Al identificar y abordar las causas subyacentes de la dermatitis del pañal por eczema, los padres y cuidadores pueden tomar medidas proactivas para prevenir los brotes y promover una piel sana en el área del pañal. Si la dermatitis del pañal por eczema persiste o empeora a pesar de los remedios caseros, consulte a un profesional de la salud para una evaluación y recomendaciones de tratamiento personalizadas.
TENGA EL CONTROL DE SU ECZEMA
Utilice nuestra herramienta de inteligencia artificial para comprobar la gravedad del eczema y realizar un seguimiento de su progreso.
Opciones de tratamiento para la dermatitis del pañal por eccema:
- Cambios frecuentes de pañales: cambie los pañales rápidamente cada vez que se mojen o ensucien para minimizar la exposición de la piel a la humedad y los irritantes.
- Limpieza suave: use toallitas húmedas para bebés suaves y sin fragancia o agua corriente para limpiar el área del pañal durante los cambios de pañal. Evite jabones fuertes, toallitas a base de alcohol o toallitas que contengan irritantes potenciales.
- Secar con palmaditas: Seque la piel con palmaditas suaves con un paño suave o déjela secar al aire por completo antes de aplicar una crema o ungüento para pañales.
- Cremas de barrera: aplique una capa gruesa de crema o ungüento de barrera que contenga óxido de zinc o vaselina para proteger la piel y crear una barrera contra la humedad y los irritantes.
- Esteroides tópicos: en casos de inflamación grave o brotes de eccema, un proveedor de atención médica puede recetarle una crema o ungüento con corticosteroides tópicos suaves para reducir la inflamación y la picazón. Úselo según las indicaciones y bajo supervisión médica.
- Humectantes: aplique regularmente un humectante suave y sin fragancia en el área del pañal para mantener la piel hidratada y su función de barrera natural.
- Cremas antimicóticas: si se sospecha una candidiasis, se puede recetar una crema o ungüento antimicótico para tratar el crecimiento excesivo de hongos subyacente.
- Antihistamínicos orales: en algunos casos, se pueden recomendar antihistamínicos orales para ayudar a aliviar la picazón y las molestias asociadas con la dermatitis del pañal por eccema. Consulte a un proveedor de atención médica para obtener recomendaciones y dosis adecuadas.
- Evitar los desencadenantes: identifique y evite los posibles desencadenantes que exacerban la dermatitis del pañal por eczema, como ciertos alimentos, telas o alérgenos ambientales.
- Consulta con un proveedor de atención médica: si la dermatitis del pañal por eccema persiste, empeora o está acompañada de signos de infección (p. ej., fiebre, ampollas llenas de pus), busque consejo médico de un pediatra o dermatólogo para una evaluación adicional y recomendaciones de tratamiento.
En conclusión
La dermatitis del pañal por eccema puede ser una afección difícil de controlar, pero con el cuidado adecuado, la mayoría de los casos se pueden tratar y prevenir de manera efectiva. Al comprender los tipos, síntomas, causas y opciones de tratamiento para la dermatitis del pañal por eccema, los padres y cuidadores pueden tomar medidas proactivas para promover una piel sana y brindar alivio a sus pequeños. Si le preocupa la dermatitis del pañal de su hijo, no dude en consultar a un profesional de la salud para obtener asesoramiento y orientación personalizados.