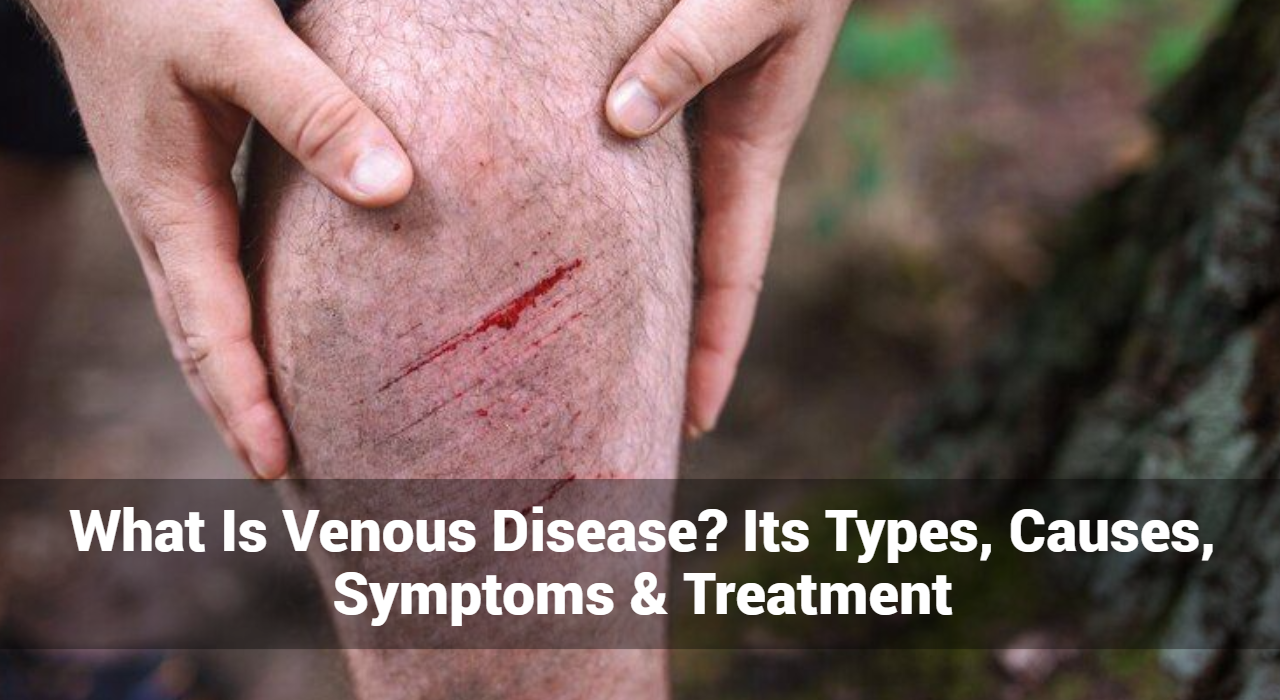
शिरा रोग, जिसे शिरा अपर्याप्तता के रूप में भी जाना जाता है, एक ऐसी स्थिति है जिसमें शरीर की नसें हृदय में रक्त को ठीक से वापस नहीं भेजती हैं। इससे कई तरह के लक्षण और जटिलताएँ हो सकती हैं, हल्की असुविधा से लेकर गंभीर स्वास्थ्य समस्याएँ तक। शिरा रोग के प्रकारों, कारणों, लक्षणों और उपचार विकल्पों को समझना प्रभावी प्रबंधन और रोकथाम के लिए महत्वपूर्ण है।
शिरा रोग क्या है?
शिरा रोग तब होता है जब नसें क्षतिग्रस्त या निष्क्रिय हो जाती हैं, जिससे रक्त को कुशलतापूर्वक ले जाने की उनकी क्षमता प्रभावित होती है। यह स्थिति शरीर की किसी भी नस को प्रभावित कर सकती है, लेकिन यह सबसे अधिक पैरों की नसों को प्रभावित करती है। नसों में एकतरफा वाल्व होते हैं जो रक्त को पीछे की ओर बहने से रोकते हैं। जब ये वाल्व विफल हो जाते हैं, तो रक्त नसों में जमा हो सकता है, जिससे कई जटिलताएँ हो सकती हैं।
शिरा रोग के सामान्य प्रकार
वैरिकाज़ नसें
- विवरण: बढ़ी हुई, मुड़ी हुई नसें जो अक्सर त्वचा के नीचे दिखाई देती हैं।
- लक्षण: पैरों में दर्द, सूजन और भारीपन की भावना। वे खुजली और त्वचा के रंग में बदलाव भी पैदा कर सकते हैं।
स्पाइडर वेन्स
- विवरण: छोटी, लाल, नीली या बैंगनी नसें जो त्वचा की सतह के करीब दिखाई देती हैं।
- लक्षण: आमतौर पर लक्षणहीन लेकिन कॉस्मेटिक चिंताएं और हल्की परेशानी पैदा कर सकते हैं।
क्रोनिक वीनस इनसफीशिएंसी (CVI)
- विवरण: एक दीर्घकालिक स्थिति जिसमें नसें हृदय में पर्याप्त रक्त पंप नहीं कर पाती हैं।
- लक्षण: सूजन, त्वचा में परिवर्तन और पैरों पर अल्सर।
डीप वेन थ्रोम्बोसिस (DVT)
- विवरण: एक रक्त का थक्का जो आमतौर पर पैरों में एक गहरी नस में बनता है।
- लक्षण: प्रभावित पैर में सूजन, दर्द और लालिमा। यदि थक्का फेफड़ों तक पहुँच जाता है (पल्मोनरी एम्बोलिज्म) तो DVT गंभीर जटिलताओं को जन्म दे सकता है।
सुपरफिशियल थ्रोम्बोफ्लिबिटिस
- विवरण: एक सतही नस में सूजन और थक्का जमना।
- लक्षण: प्रभावित नस के साथ लालिमा, सूजन और दर्द।
वीनस रोग के क्या कारण हैं?
01. आनुवंशिकी
- शिरा रोग का पारिवारिक इतिहास होने से इस स्थिति के विकसित होने का जोखिम बढ़ जाता है।
02. आयु
- समय के साथ शिरा की दीवारों और वाल्वों के कमज़ोर होने के कारण शिरा रोग का जोखिम उम्र के साथ बढ़ता है।
03. लिंग
- महिलाओं में शिरा रोग विकसित होने की संभावना अधिक होती है, आंशिक रूप से गर्भावस्था, रजोनिवृत्ति और गर्भनिरोधक गोलियों के उपयोग से संबंधित हार्मोनल परिवर्तनों के कारण।
04. लंबे समय तक खड़े रहना या बैठना
- ऐसी नौकरियाँ जिनमें लंबे समय तक खड़े रहना या बैठना पड़ता है, रक्त प्रवाह में बाधा उत्पन्न करके शिरा रोग में योगदान कर सकती हैं।
05. मोटापा
- अतिरिक्त वजन शिराओं पर अतिरिक्त दबाव डालता है, जिससे शिरा रोग का जोखिम बढ़ जाता है।
06. गर्भावस्था
- गर्भावस्था रक्त की मात्रा बढ़ाती है और शिराओं पर अतिरिक्त दबाव डालती है, जिससे शिरा रोग का जोखिम बढ़ जाता है।
07. चोट या सर्जरी
- चोट या सर्जरी से शिराओं को नुकसान शिरा अपर्याप्तता का कारण बन सकता है।
08. व्यायाम की कमी
- नियमित व्यायाम स्वस्थ रक्त प्रवाह को बनाए रखने में मदद करता है। एक गतिहीन जीवनशैली शिरापरक रोग में योगदान दे सकती है।
एक व्यापक एक्जिमा ऐप का उपयोग करके अपने एक्जिमा उपचार को ट्रैक और प्रबंधित करें
अभी एक्जिमालेस डाउनलोड करें
शिरा रोग के लक्षण क्या हैं?
1. सूजन
- आमतौर पर पैरों और टखनों में सूजन शिरा रोग का एक सामान्य लक्षण है।
2. दर्द और बेचैनी
- पैरों में दर्द, धड़कन या भारीपन की भावना।
3. त्वचा में परिवर्तन
- रंग में बदलाव, सूखापन या अल्सर का विकास, विशेष रूप से टखनों के आसपास।
4. दिखाई देने वाली नसें
- बढ़ी हुई, मुड़ी हुई या उभरी हुई नसें (वैरिकाज़ नसें) और छोटी, जाल जैसी नसें (मकड़ी की नसें)।
5. खुजली और जलन
- प्रभावित क्षेत्रों में खुजली या जलन की अनुभूति।
6. पैर में ऐंठन
- विशेष रूप से रात में, पैर में ऐंठन शिरा रोग का लक्षण हो सकता है।
7. बेचैन पैर
- पैरों को हिलाने की एक मजबूर इच्छा, अक्सर असहज संवेदनाओं के साथ।
शिरा रोग का निदान
शिरा रोग के निदान में आमतौर पर शारीरिक परीक्षण और चिकित्सा इतिहास की समीक्षा शामिल होती है। अतिरिक्त नैदानिक परीक्षणों में शामिल हो सकते हैं:
डुप्लेक्स अल्ट्रासाउंड
- यह गैर-आक्रामक परीक्षण नसों में रक्त प्रवाह को देखने और थक्कों या रुकावटों का पता लगाने के लिए ध्वनि तरंगों का उपयोग करता है।
वेनोग्राफी
- नसों में एक विशेष डाई इंजेक्ट की जाती है, और नसों को देखने और किसी भी असामान्यता की पहचान करने के लिए एक्स-रे लिया जाता है।
चुंबकीय अनुनाद वेनोग्राफी (MRV)
- एक MRI स्कैन जो नसों की विस्तृत छवियाँ प्रदान करता है।
शिरा रोग के लिए उपचार के विकल्प क्या हैं?
1. जीवनशैली में बदलाव
- व्यायाम: नियमित शारीरिक गतिविधि रक्त प्रवाह को बेहतर बनाने और बछड़े की मांसपेशियों को मजबूत करने में मदद करती है, जो शिरापरक वापसी में महत्वपूर्ण भूमिका निभाती हैं।
- आहार: स्वस्थ वजन बनाए रखना और संतुलित आहार खाने से नसों पर दबाव कम हो सकता है।
- पैरों को ऊपर उठाना: पैरों को हृदय के स्तर से ऊपर उठाने से सूजन को कम करने और रक्त प्रवाह को बेहतर बनाने में मदद मिल सकती है।
2. संपीड़न चिकित्सा
- संपीड़न स्टॉकिंग्स: विशेष रूप से डिज़ाइन किए गए स्टॉकिंग्स पैरों पर दबाव डालते हैं, जिससे नसों को रक्त को अधिक कुशलता से प्रवाहित करने में
- मदद मिलती है। वे संपीड़न और लंबाई के विभिन्न स्तरों में आते हैं।
3. दवाएँ
- रक्त पतला करने वाली दवाएँ: DVT जैसी स्थितियों में रक्त के थक्कों के उपचार और रोकथाम के लिए उपयोग की जाती हैं।
- सूजनरोधी दवाएँ: शिरा रोग से जुड़े दर्द और सूजन को कम करने में मदद करती हैं।
4. न्यूनतम इनवेसिव प्रक्रियाएँ
- स्क्लेरोथेरेपी: प्रभावित नसों में एक घोल इंजेक्ट किया जाता है, जिससे वे सिकुड़ जाती हैं और अंततः शरीर द्वारा अवशोषित हो जाती हैं।
- एंडोवेनस लेजर उपचार (EVLT): एक लेजर फाइबर को नस में डाला जाता है, जिससे ऊर्जा निकलती है जिससे नस सिकुड़ जाती है।
- रेडियोफ्रीक्वेंसी एब्लेशन (RFA): EVLT के समान, यह प्रक्रिया नस को गर्म करने और बंद करने के लिए रेडियोफ्रीक्वेंसी ऊर्जा का उपयोग करती है।
5. सर्जिकल उपचार
- नस स्ट्रिपिंग: छोटे चीरों के माध्यम से प्रभावित नस को निकालना।
- एम्बुलेटरी फ्लेबेक्टोमी: त्वचा में छोटे-छोटे छेद करके वैरिकाज़ नसों को हटाना।
- नस बाईपास: शरीर के दूसरे हिस्से से स्वस्थ नस का उपयोग करके क्षतिग्रस्त नस के चारों ओर बाईपास बनाना।
नस संबंधी बीमारी से कैसे बचा जा सकता है
1. सक्रिय रहें
- नियमित व्यायाम, जैसे चलना, तैरना या साइकिल चलाना, स्वस्थ रक्त प्रवाह को बढ़ावा देता है।
2. स्वस्थ वजन बनाए रखें
- स्वस्थ वजन बनाए रखने से नसों पर दबाव कम होता है।
3. लंबे समय तक खड़े रहने या बैठने से बचें
- अगर आपकी नौकरी में लंबे समय तक बैठने या खड़े रहने की ज़रूरत है, तो टहलने या स्ट्रेच करने के लिए ब्रेक लें।
4. अपने पैरों को ऊपर उठाएँ
- आराम करते समय अपने पैरों को ऊपर उठाएँ, इससे सूजन कम करने और रक्त संचार में सुधार करने में मदद मिलेगी।
5. कम्प्रेशन स्टॉकिंग्स पहनें
- कम्प्रेशन स्टॉकिंग्स शिरा संबंधी बीमारी को रोकने में मदद कर सकते हैं, खासकर अगर आप उच्च जोखिम में हैं।
6. हाइड्रेटेड रहें
- बहुत सारा पानी पीने से स्वस्थ रक्त संचार बनाए रखने में मदद मिलती है।
अपने एक्जिमा पर नियंत्रण पाएं
एक्जिमा की गंभीरता की जांच करने और अपने एक्जिमा की प्रगति पर नज़र रखने के लिए हमारे AI टूल का उपयोग करें।
शिरा रोग के लिए घरेलू उपचार
शिरा रोग, जिसमें वैरिकाज़ नसें, स्पाइडर वेन्स और क्रोनिक शिरा अपर्याप्तता जैसी स्थितियाँ शामिल हैं, जीवनशैली में बदलाव और घरेलू उपचारों से प्रभावी ढंग से प्रबंधित किया जा सकता है। जबकि चिकित्सा उपचार अक्सर आवश्यक होते हैं, घरेलू उपचारों को शामिल करने से लक्षणों से राहत मिल सकती है और समग्र संवहनी स्वास्थ्य में सुधार हो सकता है। शिरा रोग के लिए कुछ प्रभावी घरेलू उपचार यहां दिए गए हैं।
1. संपीड़न स्टॉकिंग्स
वे कैसे मदद करते हैं: संपीड़न स्टॉकिंग्स पैरों पर दबाव डालते हैं, जिससे नसों को रक्त को अधिक कुशलता से हृदय में वापस ले जाने में मदद मिलती है। वे सूजन, बेचैनी और आगे शिरा संबंधी जटिलताओं के विकास के जोखिम को कम कर सकते हैं।
उपयोग:
- अपने स्वास्थ्य सेवा प्रदाता के निर्देशानुसार संपीड़न स्टॉकिंग्स पहनें, आमतौर पर पूरे दिन।
- सुनिश्चित करें कि वे असुविधा या त्वचा को नुकसान से बचने के लिए ठीक से फिट हों।
2. अपने पैरों को ऊपर उठाएं
यह कैसे मदद करता है: अपने पैरों को हृदय के स्तर से ऊपर उठाने से सूजन कम करने में मदद मिलती है और शिरापरक वापसी में सहायता करने के लिए गुरुत्वाकर्षण का उपयोग करके रक्त प्रवाह में सुधार होता है।
उपयोग:
- लेट जाएं और अपने पैरों को तकिए या कुशन पर टिका लें।
- दिन में कई बार 15-30 मिनट के लिए अपने पैरों को ऊपर उठाएं।
3. नियमित व्यायाम
यह कैसे मदद करता है: व्यायाम स्वस्थ रक्त परिसंचरण को बढ़ावा देता है और बछड़े की मांसपेशियों को मजबूत करता है, जो रक्त को हृदय में वापस धकेलने में महत्वपूर्ण भूमिका निभाते हैं।
सुझाव:
- चलना, तैरना या साइकिल चलाना जैसी कम प्रभाव वाली गतिविधियों में शामिल हों।
- सप्ताह के अधिकांश दिनों में कम से कम 30 मिनट व्यायाम करने का लक्ष्य रखें।
4. स्वस्थ वजन बनाए रखें
यह कैसे मदद करता है: अधिक वजन नसों पर अतिरिक्त दबाव डालता है, जिससे शिरा रोग के लक्षण बढ़ जाते हैं।
सुझाव:
- फलों, सब्जियों, लीन प्रोटीन और साबुत अनाज से भरपूर संतुलित आहार लें।
- हिस्से के आकार पर नज़र रखें और उच्च कैलोरी, कम पोषक तत्वों वाले खाद्य पदार्थों से बचें।
5. हर्बल उपचार
a. हॉर्स चेस्टनट एक्सट्रैक्ट:
- यह कैसे मदद करता है: हॉर्स चेस्टनट में एस्किन होता है, जो शिरापरक टोन को बेहतर बनाने और सूजन को कम करने में मदद करता है।
- उपयोग: पूरक के रूप में या सामयिक क्रीम में उपलब्ध है। उचित खुराक के लिए स्वास्थ्य सेवा प्रदाता से परामर्श करें।
बी. अंगूर के बीज का अर्क:
- यह कैसे मदद करता है: एंटीऑक्सीडेंट से भरपूर, अंगूर के बीज का अर्क रक्त वाहिकाओं को मजबूत करने और सूजन को कम करने में मदद कर सकता है।
- उपयोग: पैकेजिंग पर सुझाई गई खुराक का पालन करते हुए पूरक के रूप में लें।
सी. गोटू कोला:
- यह कैसे मदद करता है: गोटू कोला रक्त संचार को बेहतर बना सकता है और सूजन को कम कर सकता है।
- उपयोग: पूरक के रूप में या सामयिक क्रीम में उपलब्ध है। खुराक की सिफारिशों का पालन करें।
6. आहार में बदलाव
यह कैसे मदद करता है: कुछ पोषक तत्वों से भरपूर आहार नसों के स्वास्थ्य का समर्थन कर सकता है और शिरा रोग के लक्षणों को कम कर सकता है।
सिफारिशें:
- फाइबर: कब्ज को रोकता है, नसों पर दबाव कम करता है। साबुत अनाज, फल और सब्ज़ियाँ जैसे खाद्य पदार्थ शामिल करें।
- फ्लेवोनोइड्स: रक्त वाहिकाओं को मजबूत करते हैं और रक्त संचार में सुधार करते हैं। बेरीज, खट्टे फल और डार्क चॉकलेट जैसे खाद्य पदार्थों में पाए जाते हैं।
- विटामिन सी: कोलेजन उत्पादन का समर्थन करता है, जो नसों के स्वास्थ्य के लिए आवश्यक है। खट्टे फल, स्ट्रॉबेरी और शिमला मिर्च शामिल करें।
- विटामिन ई: रक्त प्रवाह को बेहतर बनाता है। नट्स, बीज और पत्तेदार सब्जियों में पाया जाता है।
7. हाइड्रेशन
यह कैसे मदद करता है: हाइड्रेटेड रहने से स्वस्थ रक्त परिसंचरण को बनाए रखने में मदद मिलती है और रक्त को बहुत अधिक गाढ़ा होने से रोकता है।
सुझाव:
- पूरे दिन खूब पानी पिएं।
- शराब और कैफीन जैसे निर्जलीकरण वाले पेय पदार्थों का सेवन सीमित करें।
8. लंबे समय तक बैठने या खड़े रहने से बचें
यह कैसे मदद करता है: लंबे समय तक बैठने या खड़े रहने से रक्त प्रवाह में बाधा आ सकती है और शिरा रोग के लक्षण बढ़ सकते हैं।
सुझाव:
- अगर आपकी नौकरी में बैठे रहना पड़ता है, तो हर घंटे टहलने या स्ट्रेच करने के लिए ब्रेक लें।
- अगर आपको लंबे समय तक खड़े रहना पड़ता है, तो अपना वजन बदलें और अपने पैरों को नियमित रूप से हिलाएं।
9. ढीले कपड़े पहनें
यह कैसे मदद करता है: तंग कपड़े, खासकर कमर और पैरों के आसपास, रक्त प्रवाह को बाधित कर सकते हैं और शिरा रोग को बढ़ा सकते हैं।
सुझाव:
- ढीले-ढाले, आरामदायक कपड़े चुनें।
- टाइट बेल्ट, लेगिंग या स्टॉकिंग्स से बचें जो कम्प्रेशन थेरेपी के लिए डिज़ाइन नहीं किए गए हैं।
10. मालिश
यह कैसे मदद करता है: कोमल मालिश रक्त संचार को बेहतर बनाने और पैरों में सूजन को कम करने में मदद कर सकती है।
सुझाव:
- टखनों से शुरू करके हृदय की ओर बढ़ते हुए ऊपर की ओर स्ट्रोक का उपयोग करें।
- घर्षण को कम करने और आराम में सुधार करने के लिए मॉइस्चराइजिंग लोशन या तेल का उपयोग करें।
निष्कर्ष
शिरा रोग एक आम त्वचा की स्थिति है जो अनुपचारित रहने पर जीवन की गुणवत्ता को महत्वपूर्ण रूप से प्रभावित कर सकती है। प्रकारों, कारणों, लक्षणों और उपलब्ध उपचारों को समझकर, व्यक्ति शिरा रोग को प्रबंधित करने और रोकने के लिए सक्रिय कदम उठा सकते हैं। यदि आपको संदेह है कि आपको शिरा रोग है, तो सटीक निदान और उचित उपचार योजना के लिए स्वास्थ्य सेवा प्रदाता से परामर्श करना आवश्यक है। उचित प्रबंधन के साथ, शिरा रोग वाले कई लोग स्वस्थ, सक्रिय जीवन जी सकते हैं।
एक व्यापक एक्जिमा ऐप का उपयोग करके अपने एक्जिमा उपचार को ट्रैक और प्रबंधित करें
अभी एक्जिमालेस डाउनलोड करें