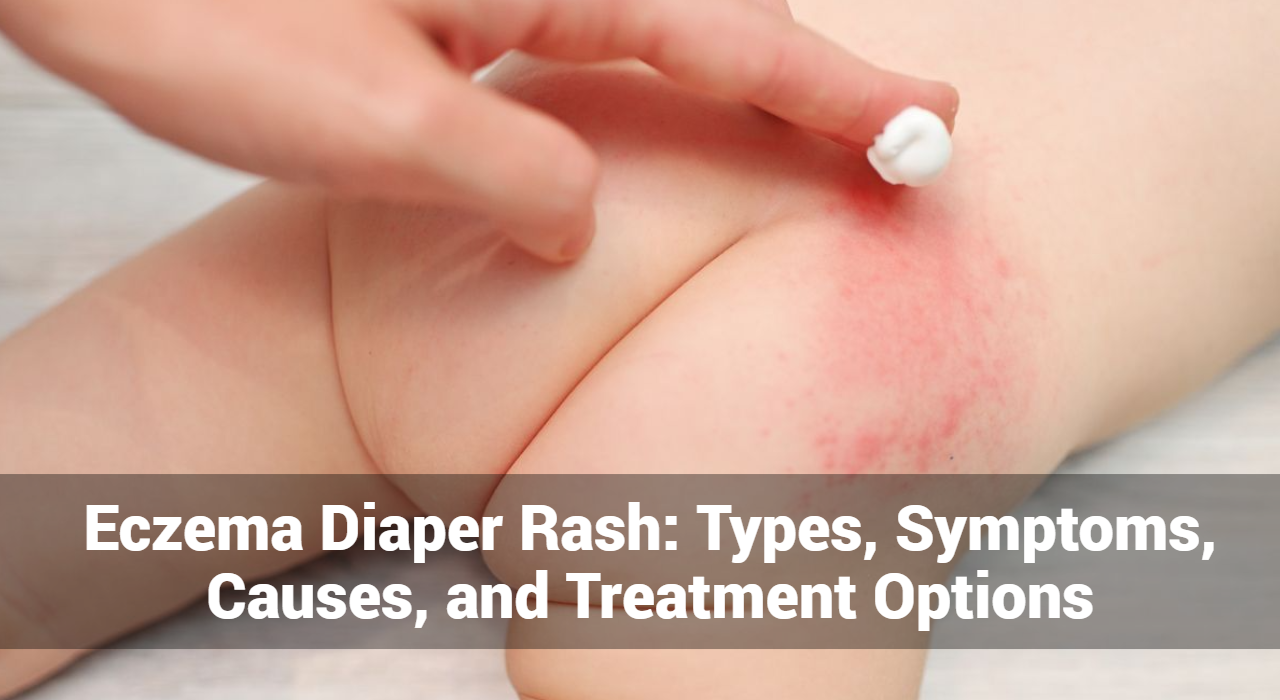
एक्जिमा डायपर रैश, जिसे डायपर डर्मेटाइटिस के रूप में भी जाना जाता है, डायपर क्षेत्र में सूजन, चिढ़ त्वचा की विशेषता वाली एक सामान्य स्थिति है। जबकि डायपर दाने अक्सर संपर्क जलन या नमी से जुड़े होते हैं, यह एक्जिमा, एक पुरानी सूजन वाली त्वचा की स्थिति से भी बढ़ सकता है। एक्जिमा डायपर रैश के प्रकार, लक्षण, कारण और उपचार के विकल्पों को समझना शिशुओं और बच्चों के लिए प्रभावी प्रबंधन और राहत के लिए महत्वपूर्ण है।
एक्जिमा डायपर रैश के प्रकार क्या हैं?
एक्जिमा डायपर रैश में विभिन्न प्रकार के डायपर डर्मेटाइटिस शामिल होते हैं जो अंतर्निहित एक्जिमा या एटोपिक डर्मेटाइटिस से प्रभावित होते हैं। जबकि डायपर रैश के अपने आप में कई कारण हो सकते हैं, एक्जिमा डायपर रैश विशेष रूप से डायपर डर्मेटाइटिस को संदर्भित करता है जो एक्जिमा या एटोपिक डर्मेटाइटिस द्वारा बढ़ जाता है। यहां एक्जिमा डायपर रैश के प्रकार दिए गए हैं:
- संपर्क त्वचाशोथ:
- कॉन्टैक्ट डर्मेटाइटिस एक प्रकार का एक्जिमा डायपर रैश है जो डायपर क्षेत्र में त्वचा के संपर्क में आने वाले पदार्थों से जलन या एलर्जी के कारण होता है। इन पदार्थों में मूत्र, मल, डायपर, वाइप्स, डिटर्जेंट या रसायन शामिल हो सकते हैं।
- डायपर क्षेत्र में एटोपिक जिल्द की सूजन (एक्जिमा):
- एटोपिक जिल्द की सूजन, जिसे आमतौर पर एक्जिमा के रूप में जाना जाता है, शिशुओं और छोटे बच्चों में डायपर क्षेत्र को प्रभावित कर सकता है। इस प्रकार के एक्जिमा डायपर रैश की विशेषता डायपर क्षेत्र में त्वचा पर लाल, सूजन, खुजली वाले धब्बे होते हैं। यह एक्जिमा के अन्य लक्षणों से जुड़ा हो सकता है, जैसे सूखापन, स्केलिंग, या रिसाव।
- सेबोरिक डर्मटाइटिस:
- सेबोरहाइक डर्मेटाइटिस एक सामान्य स्थिति है जिसमें त्वचा पर लाल, चिकने, पपड़ीदार धब्बे दिखाई देते हैं, जो अक्सर खोपड़ी, चेहरे और डायपर क्षेत्र पर होते हैं। हालांकि इसे आमतौर पर एक्जिमा का प्राथमिक प्रकार नहीं माना जाता है, सेबोरहाइक डर्मेटाइटिस एक्जिमा डायपर रैश में योगदान कर सकता है, खासकर शिशुओं में।
- चिड़चिड़ा संपर्क जिल्द की सूजन:
- इरिटेंट कॉन्टैक्ट डर्मेटाइटिस एक गैर-एलर्जी प्रकार का एक्जिमा डायपर रैश है जो मूत्र, मल, घर्षण, या डायपर, वाइप्स या डिटर्जेंट में कठोर रसायनों जैसे जलन पैदा करने वाले पदार्थों के संपर्क में आने से होता है। इससे त्वचा पर लालिमा, सूजन और कभी-कभी फफोले पड़ जाते हैं या छिल जाते हैं।
- एलर्जी संपर्क जिल्द की सूजन:
- एलर्जी संपर्क जिल्द की सूजन तब होती है जब डायपर क्षेत्र में त्वचा एलर्जी के संपर्क में आती है, जिससे प्रतिरक्षा प्रतिक्रिया शुरू हो जाती है और एक्जिमा जैसे लक्षण पैदा होते हैं। आम एलर्जी में सुगंध, संरक्षक, लेटेक्स, धातु (उदाहरण के लिए, निकल), या डायपर या वाइप्स में कुछ रसायन शामिल हैं।
- यीस्ट या फंगल डायपर रैश:
- हालांकि सीधे तौर पर एक्जिमा से संबंधित नहीं है, यीस्ट या फंगल डायपर रैश डायपर क्षेत्र में एक्जिमा के लक्षणों को बढ़ा सकते हैं। कैंडिडा एल्बिकैंस, एक प्रकार का यीस्ट, गर्म, नम वातावरण में पनपता है, जिससे डायपर क्षेत्र में लाल, सूजन और कभी-कभी पुष्ठीय घाव हो जाते हैं।
इस प्रकार के एक्जिमा डायपर रैश ओवरलैप या सह-अस्तित्व में हो सकते हैं, जिससे निदान और प्रबंधन चुनौतीपूर्ण हो जाता है। एक्जिमा डायपर रैश के प्रभावी उपचार और रोकथाम के लिए अंतर्निहित कारणों और ट्रिगर्स की उचित पहचान आवश्यक है। यदि आपको संदेह है कि आपके बच्चे को एक्जिमा डायपर रैश है या घरेलू उपचार के बावजूद दाने बने रहते हैं, तो मूल्यांकन और व्यक्तिगत उपचार सिफारिशों के लिए एक स्वास्थ्य देखभाल पेशेवर से परामर्श लें।
एक व्यापक एक्जिमा ऐप का उपयोग करके अपने एक्जिमा उपचार को ट्रैक और प्रबंधित करें
अभी एक्जिमालेस डाउनलोड करें
डायपर रैश के सामान्य लक्षण क्या हैं?
एक्जिमा डायपर रैश के लक्षण पारंपरिक डायपर रैश और एक्जिमा दोनों के समान होते हैं, जो डायपर क्षेत्र में त्वचा की जलन और सूजन के संयोजन के रूप में प्रस्तुत होते हैं। यहां एक्जिमा डायपर रैश के सामान्य लक्षण दिए गए हैं:
- लालिमा और सूजन: डायपर क्षेत्र में प्रभावित त्वचा लाल, चिढ़ और सूजन दिखाई दे सकती है। यह लालिमा तीव्रता में भिन्न हो सकती है और डायपर द्वारा कवर किए गए क्षेत्र से आगे भी बढ़ सकती है।
- खुजली: खुजली एक्जिमा का एक प्रमुख लक्षण है और एक्जिमा डायपर रैश में स्पष्ट हो सकता है। लगातार खुजली के कारण शिशुओं में बेचैनी के लक्षण दिखाई दे सकते हैं, जैसे चिड़चिड़ापन या अधिक रोना।
- सूखी, परतदार त्वचा: एक्जिमा डायपर रैश से प्रभावित त्वचा सूखी, खुरदरी या परतदार दिखाई दे सकती है। यह सूखापन शिशु के लिए और अधिक जलन और परेशानी में योगदान कर सकता है।
- उभरे हुए उभार या धब्बे: डायपर क्षेत्र में त्वचा के उभरे हुए उभार या धब्बे विकसित हो सकते हैं, जो शिशु द्वारा अनुभव की जाने वाली समग्र सूजन और परेशानी में योगदान करते हैं।
- रिसाव या पपड़ी बनना: गंभीर मामलों में, एक्जिमा डायपर रैश के कारण प्रभावित त्वचा से रिसाव या पपड़ी बन सकती है। ऐसा तब होता है जब त्वचा में सूजन और क्षति हो जाती है, जिससे तरल पदार्थ निकलने लगता है या पपड़ी बनने लगती है।
- छाले: कुछ मामलों में, एक्जिमा डायपर रैश त्वचा पर तरल पदार्थ से भरे फफोले के रूप में प्रकट हो सकते हैं। ये छाले दर्दनाक हो सकते हैं और फट सकते हैं, जिससे आगे जलन और संभावित संक्रमण हो सकता है।
- मोटी या लाइकेनीकृत त्वचा: लंबे समय तक या क्रोनिक एक्जिमा डायपर रैश के परिणामस्वरूप डायपर क्षेत्र में मोटी, चमड़े जैसी त्वचा हो सकती है। यह स्थिति, जिसे लाइकेनिफिकेशन के रूप में जाना जाता है, प्रभावित त्वचा को बार-बार खरोंचने और रगड़ने के कारण होती है।
- द्वितीयक संक्रमण: एक्जिमा डायपर रैश से क्षतिग्रस्त त्वचा अवरोध के कारण द्वितीयक जीवाणु या फंगल संक्रमण का खतरा बढ़ जाता है। संक्रमण के लक्षणों में गर्मी, कोमलता, सूजन, या मवाद से भरे घावों की उपस्थिति शामिल हो सकती है।
- डायपर बदलने के दौरान असुविधा: एक्जिमा डायपर रैश वाले शिशुओं में प्रभावित त्वचा की संवेदनशीलता और सूजन के कारण डायपर बदलने के दौरान असुविधा या उत्तेजना हो सकती है।
- क्रोनिक या बार-बार होने वाले दाने: एक्जिमा डायपर रैश क्रोनिक या बार-बार होने वाले होते हैं, जिनमें कुछ समय के लिए भड़कने के बाद कुछ समय के लिए छूट भी आती है। उपचार के बावजूद, दाने बने रह सकते हैं या दोबारा उभर सकते हैं, जिसके लिए निरंतर प्रबंधन और देखभाल की आवश्यकता होती है।
यदि आपके शिशु में एक्जिमा डायपर रैश के इनमें से कोई भी लक्षण दिखाई देता है, तो उचित मूल्यांकन और उपचार के लिए चिकित्सकीय सलाह लेना आवश्यक है। एक स्वास्थ्य देखभाल पेशेवर, जैसे बाल रोग विशेषज्ञ या त्वचा विशेषज्ञ, लक्षणों को कम करने और स्थिति को प्रभावी ढंग से प्रबंधित करने के लिए व्यक्तिगत सिफारिशें प्रदान कर सकता है।
एक्जिमा डायपर रैश के कारण:
एक्जिमा डायपर रैश, जिसे एक्जिमाटस घटक के साथ डायपर डर्मेटाइटिस के रूप में भी जाना जाता है, विभिन्न कारकों से उत्पन्न हो सकता है जो डायपर क्षेत्र में त्वचा की जलन और सूजन में योगदान करते हैं। प्रभावी प्रबंधन और रोकथाम के लिए एक्जिमा डायपर रैश के कारणों को समझना आवश्यक है। यहाँ सामान्य कारण हैं:
- जलन पैदा करने वाले पदार्थों से संपर्क करें: डायपर, वाइप्स, डिटर्जेंट या शिशु उत्पादों में मूत्र, मल या रसायनों जैसे जलन पैदा करने वाले पदार्थों के संपर्क में आने से डायपर क्षेत्र की नाजुक त्वचा में जलन हो सकती है। गीले या गंदे डायपर के लंबे समय तक संपर्क में रहने से त्वचा की परत कमजोर हो सकती है और जलन की संभावना बढ़ सकती है।
- घर्षण: डायपर, कपड़ों या बिस्तर पर त्वचा को रगड़ने या फटने से त्वचा की जलन बढ़ सकती है और एक्जिमा डायपर रैश के विकास में योगदान हो सकता है। टाइट-फिटिंग डायपर या कपड़े घर्षण बढ़ा सकते हैं और स्थिति को खराब कर सकते हैं।
- नमी: मूत्र, पसीने से नमी के लंबे समय तक संपर्क में रहने या नहाने के बाद अपर्याप्त सुखाने से त्वचा की परत कमजोर हो सकती है और त्वचा में जलन और सूजन को बढ़ावा मिल सकता है। नम वातावरण बैक्टीरिया और कवक के लिए एक आदर्श प्रजनन स्थल बनाता है, जिससे दाने और भी बदतर हो जाते हैं।
- माइक्रोबियल कारक: डायपर क्षेत्र में यीस्ट (कैंडिडा अल्बिकन्स) या बैक्टीरिया की अत्यधिक वृद्धि डायपर रैश के विकास में योगदान कर सकती है। गर्म, नम वातावरण, जैसे कि गीले डायपर द्वारा निर्मित, माइक्रोबियल विकास और उपनिवेशण के लिए इष्टतम स्थिति प्रदान करते हैं।
- त्वचा की संवेदनशीलता: एटोपिक जिल्द की सूजन (एक्जिमा) या संवेदनशील त्वचा वाले शिशुओं में जलन और एलर्जी के प्रति उनकी त्वचा की बढ़ती प्रतिक्रिया के कारण एक्जिमा डायपर रैश विकसित होने का खतरा अधिक हो सकता है। आनुवंशिक कारक, प्रतिरक्षा प्रणाली की शिथिलता और पर्यावरणीय ट्रिगर त्वचा की संवेदनशीलता में योगदान कर सकते हैं।
- एलर्जी प्रतिक्रियाएं: डायपर, वाइप्स, कपड़े धोने वाले डिटर्जेंट, या शिशु उत्पादों में मौजूद तत्वों से एलर्जी प्रतिक्रियाएं संवेदनशील व्यक्तियों में एक्जिमा डायपर रैश को ट्रिगर कर सकती हैं। सामान्य एलर्जी में सुगंध, रंग, संरक्षक, लेटेक्स या डायपर निर्माण में उपयोग किए जाने वाले रसायन शामिल हैं।
- आहार संबंधी कारक: स्तन के दूध या फॉर्मूला दूध में मौजूद कुछ खाद्य पदार्थ या तत्व स्तनपान करने वाले या फॉर्मूला दूध पीने वाले शिशुओं में डायपर रैशेज में योगदान कर सकते हैं। गाय के दूध का प्रोटीन, सोया, अंडे और खट्टे फल एलर्जी प्रतिक्रियाओं के लिए सामान्य आहार ट्रिगर हैं जो एक्जिमा डायपर रैश के रूप में प्रकट हो सकते हैं।
- पर्यावरणीय कारक: पराग, धूल के कण, पालतू जानवरों की रूसी, या फफूंदी के बीजाणु जैसे पर्यावरणीय एलर्जी डायपर क्षेत्र में एक्जिमा के लक्षणों को बढ़ा सकते हैं। संपर्क या साँस के माध्यम से इन एलर्जी कारकों के संपर्क में आने से एलर्जी प्रतिक्रिया हो सकती है और दाने के विकास में योगदान हो सकता है।
- गर्मी और पसीना: डायपर क्षेत्र में अत्यधिक गर्मी और पसीना त्वचा की जलन को बढ़ा सकता है और दाने के विकास को बढ़ावा दे सकता है। गर्म और आर्द्र मौसम की स्थिति या अधिक कपड़े पहनने से पसीना बढ़ सकता है और एक्जिमा के लक्षण बिगड़ सकते हैं।
- अंतर्निहित त्वचा की स्थितियाँ: पहले से मौजूद त्वचा की स्थितियाँ जैसे कि एटोपिक जिल्द की सूजन (एक्जिमा), सेबोरहाइक जिल्द की सूजन, सोरायसिस, या चिड़चिड़ापन या एलर्जी संपर्क जिल्द की सूजन शिशुओं को एक्जिमा डायपर रैश के लिए प्रेरित कर सकती है। ये स्थितियाँ त्वचा की बाधा को बाधित कर सकती हैं और जलन और सूजन की संवेदनशीलता को बढ़ा सकती हैं।
एक्जिमा डायपर रैश के अंतर्निहित कारणों की पहचान करके और उनका समाधान करके, माता-पिता और देखभाल करने वाले डायपर रैश को फैलने से रोकने और डायपर क्षेत्र में स्वस्थ त्वचा को बढ़ावा देने के लिए सक्रिय कदम उठा सकते हैं। यदि घरेलू उपचार के बावजूद एक्जिमा डायपर रैश बना रहता है या बिगड़ जाता है, तो मूल्यांकन और व्यक्तिगत उपचार सिफारिशों के लिए एक स्वास्थ्य देखभाल पेशेवर से परामर्श लें।
अपने एक्जिमा पर नियंत्रण रखें
एक्जिमा की गंभीरता की जांच करने और अपने एक्जिमा की प्रगति पर नज़र रखने के लिए हमारे एआई टूल का उपयोग करें।
एक्जिमा डायपर रैश के लिए उपचार के विकल्प:
- बार-बार डायपर बदलना: त्वचा पर नमी और जलन पैदा करने वाले तत्वों को कम करने के लिए जब भी डायपर गीले या गंदे हो जाएं तो उन्हें तुरंत बदल दें।
- हल्की सफाई: डायपर बदलने के दौरान डायपर क्षेत्र को साफ करने के लिए हल्के, खुशबू रहित बेबी वाइप्स या सादे पानी का उपयोग करें। कठोर साबुन, अल्कोहल-आधारित वाइप्स, या संभावित जलन पैदा करने वाले वाइप्स से बचें।
- थपथपाकर सुखाएं: डायपर क्रीम या मलहम लगाने से पहले त्वचा को मुलायम कपड़े से धीरे से थपथपाकर सुखाएं या इसे हवा में पूरी तरह सूखने दें।
- बैरियर क्रीम: त्वचा की रक्षा करने और नमी और जलन के खिलाफ अवरोध पैदा करने के लिए जिंक ऑक्साइड या पेट्रोलियम जेली युक्त बैरियर क्रीम या मलहम की एक मोटी परत लगाएं।
- सामयिक स्टेरॉयड: गंभीर सूजन या एक्जिमा भड़कने के मामलों में, एक स्वास्थ्य सेवा प्रदाता सूजन और खुजली को कम करने के लिए एक हल्के सामयिक कॉर्टिकोस्टेरॉइड क्रीम या मलहम लिख सकता है। निर्देशानुसार और चिकित्सकीय देखरेख में उपयोग करें।
- मॉइस्चराइज़र: त्वचा को हाइड्रेटेड रखने और उसके प्राकृतिक अवरोधक कार्य को बनाए रखने के लिए डायपर क्षेत्र पर नियमित रूप से एक सौम्य, खुशबू रहित मॉइस्चराइजर लगाएं।
- एंटिफंगल क्रीम: यदि यीस्ट संक्रमण का संदेह है, तो अंतर्निहित फंगल अतिवृद्धि के इलाज के लिए एक एंटिफंगल क्रीम या मलहम निर्धारित किया जा सकता है।
- मौखिक एंटीथिस्टेमाइंस: कुछ मामलों में, एक्जिमा डायपर रैश से जुड़ी खुजली और परेशानी को कम करने में मदद के लिए मौखिक एंटीहिस्टामाइन की सिफारिश की जा सकती है। उचित खुराक और अनुशंसाओं के लिए स्वास्थ्य सेवा प्रदाता से परामर्श लें।
- ट्रिगर्स से बचाव: संभावित ट्रिगर्स की पहचान करें और उनसे बचें जो एक्जिमा डायपर रैश को बढ़ाते हैं, जैसे कि कुछ खाद्य पदार्थ, कपड़े, या पर्यावरणीय एलर्जी।
- स्वास्थ्य सेवा प्रदाता के साथ परामर्श: यदि एक्जिमा डायपर रैश बना रहता है, बिगड़ जाता है, या संक्रमण के लक्षण (जैसे, बुखार, मवाद से भरे छाले) के साथ होता है, तो आगे के मूल्यांकन और उपचार की सिफारिशों के लिए बाल रोग विशेषज्ञ या त्वचा विशेषज्ञ से चिकित्सा सलाह लें।
निष्कर्ष के तौर पर
एक्जिमा डायपर रैश को प्रबंधित करना एक चुनौतीपूर्ण स्थिति हो सकती है, लेकिन उचित देखभाल के साथ, अधिकांश मामलों का प्रभावी ढंग से इलाज और रोकथाम किया जा सकता है। एक्जिमा डायपर रैश के प्रकार, लक्षण, कारण और उपचार के विकल्पों को समझकर, माता-पिता और देखभाल करने वाले स्वस्थ त्वचा को बढ़ावा देने और अपने छोटे बच्चों को राहत प्रदान करने के लिए सक्रिय कदम उठा सकते हैं। यदि आप अपने बच्चे के डायपर रैश के बारे में चिंतित हैं, तो व्यक्तिगत सलाह और मार्गदर्शन के लिए किसी स्वास्थ्य देखभाल पेशेवर से परामर्श करने में संकोच न करें।