التهاب الجلد الركودي الوريدي، وهو حالة جلدية شائعة، غالبًا ما يمر دون أن يلاحظه أحد على الرغم من تأثيره الكبير على نوعية حياة الأفراد. في هذه المقالة، نتعمق في تعقيدات التهاب الجلد الركودي الوريدي، ونستكشف أنواعه المختلفة، وأسبابه الكامنة، وأعراضه المميزة، وأساليب العلاج الفعالة. يعد فهم هذه الحالة أمرًا ضروريًا للكشف المبكر والإدارة السليمة وتحسين صحة الجلد.
ما هو التهاب الجلد الركودي الوريدي؟
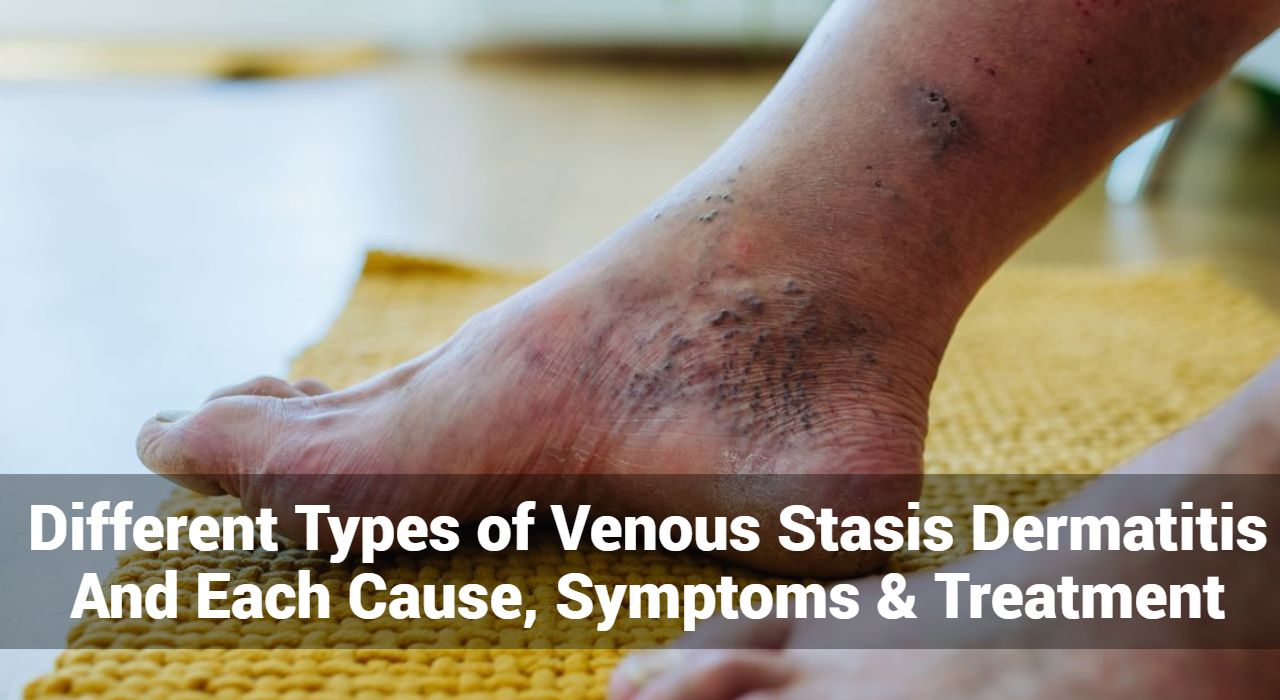
التهاب الجلد الركودي الوريدي، المعروف أيضًا باسم الأكزيما الوريدية أو أكزيما الجاذبية، هو حالة جلدية شائعة تحدث بسبب ضعف الدورة الدموية في أوردة الساقين. يتطور عادةً عند الأفراد الذين يعانون من القصور الوريدي المزمن، وهي حالة تفشل فيها الأوردة الموجودة في الساقين في إعادة الدم بكفاءة إلى القلب. ونتيجة لذلك، يتجمع الدم في أسفل الساقين، مما يؤدي إلى زيادة الضغط في الأوردة وتسرب السوائل إلى الأنسجة المحيطة.
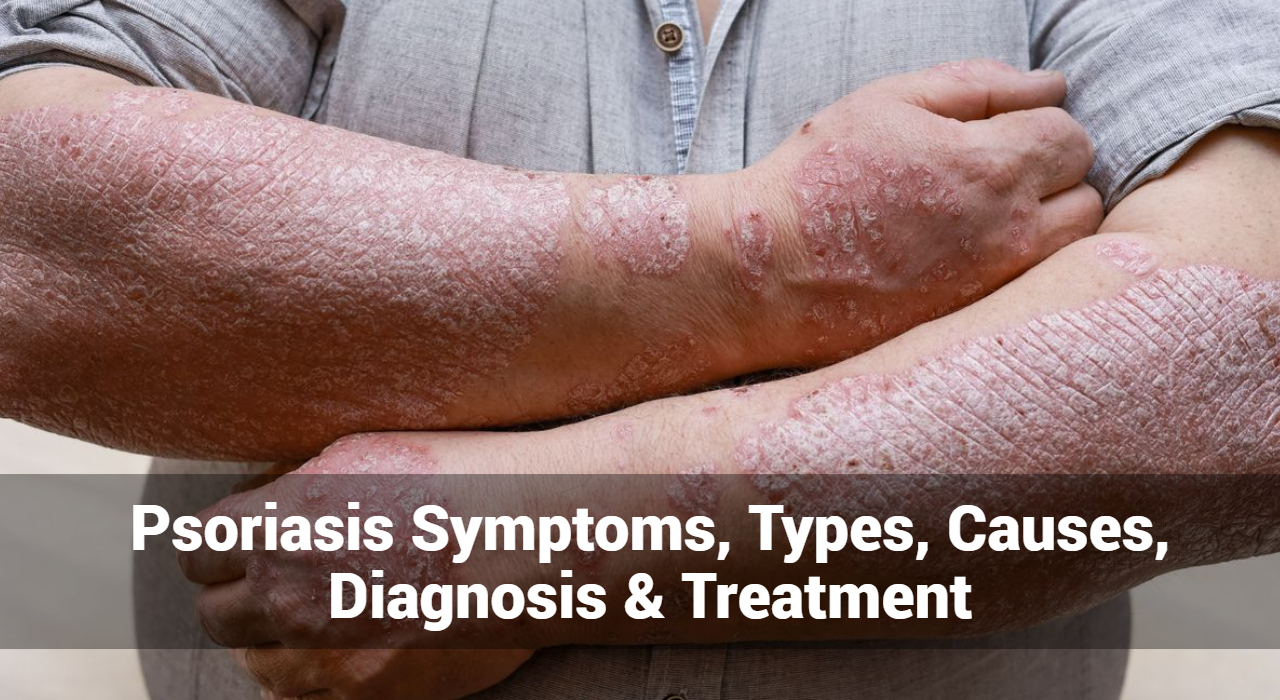
يؤثر التهاب الجلد الركودي الوريدي في المقام الأول على الجزء السفلي من الساقين والكاحلين، حيث تظهر الأعراض غالبًا. تتميز الحالة بالاحمرار والتورم (الوذمة) والحكة وتغيرات الجلد مثل الجلد السميك أو المتصلب أو المتغير اللون. مع مرور الوقت، يمكن أن يتطور التهاب الجلد الركودي الوريدي إلى مضاعفات أكثر خطورة، بما في ذلك ظهور تقرحات مفتوحة تعرف باسم القرح الوريدية
.
أنواع التهاب الجلد الركودي الوريدي:
يمكن أن يظهر التهاب الجلد الركودي الوريدي في أنواع مختلفة، ولكل منها خصائصه الخاصة وأسبابه الكامنة. فيما يلي الأنواع الرئيسية لالتهاب الجلد الركودي الوريدي:
- التهاب الجلد الركودي الوريدي الأولي:
- السبب: القصور الوريدي الأولي بسبب خلل في صمامات الوريد، مما يؤدي إلى ضعف الدورة الدموية وتجمع الدم في أسفل الساقين.
- الخصائص: يتطور عادة نتيجة لخلل في الجهاز الوريدي، مثل عدم كفاءة الصمام أو ارتفاع ضغط الدم الوريدي.
- الأعراض: احمرار وتورم (وذمة) وحكة وألم وتغيرات في الجلد مثل الجلد السميك أو المتغير اللون أو المتصلب.
- العلاج: العلاج بالضغط (جوارب ضاغطة)، ورفع الساقين، والمرطبات، وتغيير نمط الحياة (التمرين، وإدارة الوزن)..
- التهاب الجلد الركودي الوريدي الثانوي:
- السبب: يتطور بشكل ثانوي نتيجة لاضطرابات وريدية أخرى أو حالات تعوق تدفق الدم، مثل تجلط الأوردة العميقة (DVT) أو الانسداد الوريدي.
- الخصائص: يحدث نتيجة لعلم الأمراض الوريدية الكامنة وليس بسبب تشوهات الوريد الجوهرية.
- الأعراض: مشابهة لالتهاب الجلد الركودي الوريدي الأولي، بما في ذلك الاحمرار والتورم والحكة والألم وتغيرات الجلد.
- العلاج: معالجة الاضطرابات الوريدية الكامنة (مضادات التخثر لعلاج تجلط الأوردة العميقة)، والعلاج بالضغط، والرفع، والمرطبات، والعناية بالجروح في حالة ظهور القرح.
تتبع وإدارة علاج الأكزيما الخاص بك باستخدام تطبيق الأكزيما الشامل
قم بتنزيل Eczemaless الآن
تشترك هذه الأنواع من التهاب الجلد الركودي الوريدي في الأعراض وطرق العلاج الشائعة ولكنها تختلف في أسبابها الأساسية. يعد التشخيص المناسب من قبل أخصائي الرعاية الصحية، والذي غالبًا ما يكون طبيب أمراض جلدية أو أخصائي الأوعية الدموية، أمرًا ضروريًا لتحديد نوع التهاب الجلد الركودي الوريدي ووضع خطة علاج مناسبة مصممة خصيصًا لاحتياجات الفرد. يمكن أن يساعد التدخل المبكر والإدارة المستمرة في تخفيف الأعراض ومنع المضاعفات وتحسين نوعية الحياة بشكل عام للأفراد المصابين بالتهاب الجلد الركودي الوريدي.
أعراض التهاب الجلد الركودي الوريدي:
يمكن أن تختلف أعراض التهاب الجلد الركودي الوريدي في شدتها وعرضها ولكنها غالبًا ما تشمل:
- الاحمرار (الحمامي): قد يبدو الجلد المصاب أحمرًا أو ملتهبًا، خاصة حول الكاحلين وأسفل الساقين. قد يكون الاحمرار منتشرًا أو غير مكتمل المظهر.
- التورم (الوذمة): تحدث الوذمة أو التورم بسبب تراكم السوائل في الأنسجة. غالبًا ما يكون هذا التورم أكثر وضوحًا حول الكاحلين وقد يمتد إلى أسفل الساقين.
- الحكة (الحكة): يعاني العديد من الأفراد المصابين بالتهاب الجلد الركودي الوريدي من الحكة أو تهيج الجلد المصاب. يمكن أن تتراوح الحكة من خفيفة إلى شديدة وقد تتفاقم مع الوقوف أو الجلوس لفترة طويلة.
- الألم أو الانزعاج: قد يعاني بعض الأشخاص المصابين بالتهاب الجلد الركودي الوريدي من ألم أو أحاسيس مؤلمة في الساقين، خاصة بعد فترات طويلة من الوقوف أو في نهاية اليوم. قد يكون هذا الألم خفيفًا أو خفقانًا بطبيعته.
- تغيرات الجلد: مع مرور الوقت، قد يخضع الجلد المصاب بالتهاب الجلد الركودي الوريدي لتغيرات مختلفة، بما في ذلك:
- سماكة (تحزز): قد يصبح الجلد أكثر سمكًا أو مصنوعًا من الجلد.
- التصلب (التصلب): قد يحدث تصلب في الجلد، خاصة في الحالات المتقدمة.
- تغير اللون: قد يصاب الجلد بمناطق فرط تصبغ (أغمق) أو تلطيخ هيموسيديرين (تغير اللون البني) بسبب تسرب خلايا الدم الحمراء ورواسب الحديد.
- القرحة: في الحالات الشديدة، يمكن أن يؤدي التهاب الجلد الناتج عن الركود الوريدي إلى ظهور تقرحات مفتوحة تعرف باسم القرحة الوريدية. تحدث هذه القرحات عادةً في أسفل الساقين، بالقرب من الكاحلين، وقد تكون بطيئة في الشفاء.
- حساسية الجلد: قد يكون الجلد المصاب حساسًا للمس وقد يشعر بالألم أو التقرح، خاصة في حالة وجود تقرحات.
من المهم ملاحظة أن أعراض التهاب الجلد الركودي الوريدي يمكن أن تختلف من شخص لآخر وقد تعتمد على عوامل مثل شدة الحالة ووجود مشكلات صحية أساسية أخرى. يجب على الأفراد الذين يعانون من أعراض التهاب الجلد الركودي الوريدي طلب التقييم من قبل أخصائي الرعاية الصحية، مثل طبيب الأمراض الجلدية أو أخصائي الأوعية الدموية، من أجل التشخيص والإدارة المناسبين. يمكن أن يساعد التدخل المبكر في تخفيف الأعراض ومنع المضاعفات وتحسين نوعية الحياة بشكل عام.
السيطرة على الأكزيما الخاصة بك
استخدم أداة الذكاء الاصطناعي الخاصة بنا للتحقق من مدى خطورة الأكزيما وتتبع تقدم الأكزيما لديك.
خيارات العلاج لالتهاب الجلد الركودي الوريدي:
تهدف خيارات علاج التهاب الجلد الركودي الوريدي إلى تخفيف الأعراض وتحسين الدورة الدموية ومنع المضاعفات وتعزيز صحة الجلد بشكل عام. فيما يلي بعض طرق العلاج الشائعة:
- العلاج بالضغط:
- العلاج بالضغط هو حجر الزاوية في علاج التهاب الجلد الركودي الوريدي. وهو ينطوي على ارتداء جوارب ضاغطة أو لفافات لتطبيق ضغط خارجي على الساقين، مما يساعد على تحسين تدفق الدم، وتقليل التورم (الوذمة)، ومنع تراكم السوائل في الأنسجة. يجب تركيب الملابس الضاغطة بشكل صحيح وارتدائها باستمرار حسب توجيهات أخصائي الرعاية الصحية.
- ارتفاع الساقين:
- إن رفع الساقين فوق مستوى القلب كلما أمكن ذلك يمكن أن يساعد في تقليل التورم وتحسين الدورة الدموية. يجب على الأفراد المصابين بالتهاب الجلد الركودي الوريدي أن يهدفوا إلى رفع أرجلهم عدة مرات طوال اليوم، خاصة خلال فترات الجلوس أو الوقوف لفترات طويلة.
- المرطبات:
- الاستخدام المنتظم للكريمات المرطبة أو المطريات يمكن أن يساعد في ترطيب الجلد ومنع الجفاف والتشقق، وهي أعراض شائعة لالتهاب الجلد الركودي الوريدي. يجب وضع المرطبات بشكل حر على المناطق المصابة بعد الاستحمام أو حسب الحاجة طوال اليوم.
- تعديلات نمط الحياة:
- يمكن أن تساعد تغييرات نمط الحياة مثل الحفاظ على وزن صحي، وممارسة التمارين الرياضية بانتظام، وتجنب فترات طويلة من الوقوف أو الجلوس، وممارسة نظافة الجلد الجيدة على تحسين الدورة الدموية وتقليل خطر المضاعفات المرتبطة بالتهاب الجلد الركودي الوريدي.
- العناية بالجروح:
- إذا تطورت القرحات الوريدية كأحد مضاعفات التهاب الجلد الركودي الوريدي، فإن العناية المناسبة بالجروح ضرورية. قد يشمل ذلك تطهير القرح بالماء والصابون المعتدل، ووضع الضمادات الطبية أو المراهم على النحو الذي يحدده أخصائي الرعاية الصحية، والحفاظ على القرح مغطاة بضمادة نظيفة لتعزيز الشفاء ومنع العدوى.
- التدخلات الطبية:
- في الحالات الشديدة أو عندما تكون التدابير المحافظة غير فعالة، قد تكون التدخلات الطبية ضرورية. قد يشمل ذلك إجراءات مثل العلاج بالتصليب أو استئصال الوريد أو التدخلات الجراحية لمعالجة المشكلات الوريدية الأساسية وتحسين الدورة الدموية.
- الأدوية:
- في بعض الحالات، يمكن وصف أدوية مثل الكورتيكوستيرويدات الموضعية أو المضادات الحيوية عن طريق الفم لتقليل الالتهاب أو تخفيف الحكة أو منع العدوى، خاصة في حالة وجود تقرحات وريدية.
من الضروري للأفراد المصابين بالتهاب الجلد الركودي الوريدي أن يعملوا بشكل وثيق مع أخصائي الرعاية الصحية، مثل طبيب الأمراض الجلدية أو أخصائي الأوعية الدموية، لوضع خطة علاج شخصية مصممة خصيصًا لتلبية احتياجاتهم وظروفهم الخاصة. ومن خلال اتباع استراتيجيات العلاج الموصى بها وإجراء التعديلات اللازمة على نمط الحياة، يمكن للأفراد إدارة أعراضهم بشكل فعال وتحسين نوعية حياتهم بشكل عام.
التهاب الجلد الركودي الوريدي هو حالة مزمنة تتطلب إدارة شاملة لتخفيف الأعراض ومنع المضاعفات وتحسين نوعية الحياة بشكل عام. من خلال فهم الأنواع والأسباب والأعراض وخيارات العلاج المختلفة، يمكن للأفراد اتخاذ خطوات استباقية لإدارة هذه الحالة بشكل فعال والحفاظ على صحة الجلد والساقين لسنوات قادمة. تعد استشارة أخصائي الرعاية الصحية، وخاصة طبيب الأمراض الجلدية أو أخصائي الأوعية الدموية، أمرًا بالغ الأهمية للتشخيص الشخصي وتخطيط العلاج المصمم خصيصًا لتلبية الاحتياجات الفردية.
تتبع وإدارة علاج الأكزيما الخاص بك باستخدام تطبيق الأكزيما الشامل
قم بتنزيل Eczemaless الآن